Implicarea într-un accident de mașină poate provoca daune sau răni structurilor complexe ale coloanei vertebrale cervicale care pot trece neobservate de luni de zile dacă sunt lăsate netratate. Menționate din punct de vedere medical ca tulburări asociate cu whiplash sau whiplash, simptomele care apar după un accident auto pot dura de multe ori până la săptămâni sau chiar luni până la manifestare. Durerea persistentă a gâtului, care durează mai mult de 3 luni, devine durere cronică a gâtului, o problemă care poate fi dificil de gestionat dacă nu este tratată în consecință. Durerea cronică a gâtului poate rezulta, de asemenea, din cauza altor probleme fundamentale. Următorul articol demonstrează tipurile de metode de tratament care pot ajuta la ameliorarea simptomelor durerii cronice și a complicațiilor asociate acestora, incluzând laxitatea ligamentului capsular și instabilitatea cervicală.
Cuprins
Durerea cronică a gâtului: realizarea conexiunii dintre laxitatea ligamentului capsular și instabilitatea cervicală
Abstract
Utilizarea modalităților convenționale pentru durerea cronică a gâtului rămâne discutabilă, în primul rând pentru că majoritatea tratamentelor au avut un succes limitat. Am realizat o revizuire a literaturii publicate până în decembrie 2013 privind modalitățile de diagnosticare și tratament ale tulburărilor legate de durerea cronică a gâtului și am ajuns la concluzia că, în ciuda acordării unei ameliorări temporare a simptomelor, aceste tratamente nu abordează problemele specifice de vindecare și nu sunt probabile pentru a oferi tratamente pe termen lung. Obiectivele acestei revizuiri narative sunt de a oferi o imagine de ansamblu a durerii cronice a gâtului, deoarece se referă la instabilitatea cervicală, pentru a descrie trăsăturile anatomice ale coloanei vertebrale cervicale și impactul laxității ligamentului capsular pentru a discuta tulburările care cauzează dureri cronice ale gâtului, tratamente și, în cele din urmă, să prezinte proloterapia ca o opțiune viabilă de tratament care vindecă ligamentele rănite, restabilește stabilitatea la nivelul coloanei vertebrale și rezolvă durerea cronică a gâtului.
Ligamentele capsulare sunt principalele structuri de stabilizare a articulațiilor fațetului din coloana cervicală și au fost implicate ca o sursă majoră de durere cronică la nivelul gâtului. Durerea cronică a gâtului reflectă adesea o stare de instabilitate a coloanei vertebrale cervicale și este un simptom comun pentru o serie de afecțiuni descrise aici, incluzând hernia discului, spondiloza cervicală, leziunile oculare și tulburarea asociată cu whiplash, sindromul postconcussion, insuficiența vertebrobazilară și Barré-Liéou sindrom.
Când ligamentele capsulare sunt rănite, ele devin alungite și prezintă o laxitate, ceea ce determină o mișcare excesivă a vertebrelor cervicale. În coloana vertebrală superioară cervicală (C0-C2), aceasta poate provoca o serie de alte simptome, incluzând, dar fără a se limita la, iritarea nervilor și insuficiența vertebrobazilară cu vertij asociat, tinitus, amețeli, dureri de cap, dureri la nivelul brațelor și migrene. În coloana cervicală inferioară (C3-C7), aceasta poate provoca spasme musculare, crepitații și / sau parestezii în plus față de durerile cronice ale gâtului. În ambele cazuri, prezența mișcării excesive între două vertebre cervicale adiacente și aceste simptome asociate este descrisă ca instabilitate cervicală.
Prin urmare, propunem ca, în multe cazuri de durere cronică a gâtului, cauza poate fi instabilitatea articulară care se află sub acțiunea laxității ligamentului capsular. În prezent, opțiunile de tratament curativ pentru acest tip de instabilitate cervicală sunt neconcludente și inadecvate. Pe baza studiilor clinice și a experienței cu pacienții care au vizitat clinica noastră de durere cronică cu plângeri asupra durerii cronice la nivelul gâtului, susținem că proloterapia oferă o opțiune terapeutică curativă pentru durerea cronică a gâtului legată de laxitatea ligamentului capsular și de instabilitatea cervicală.
Cuvinte cheie: Articulația articulară axială, sindromul Barré-Liéou, articulația fațetă C1-C2, laxitatea ligamentului capsular, instabilitatea cervicală, radiculopatia cervicală, durerea cronică a gâtului, articulațiile fațetului, sindromul post-concussion, proloterapia, spondiloza, insuficiența vertebrobazilară.
Introducere
În domeniul gestionării durerii, un număr din ce în ce mai mare de pacienți rezistent la tratament este lăsat cu relativ puține opțiuni de tratament convenționale care scutesc eficient și permanent simptomele durerii cronice. Durerea cronică a coloanei vertebrale este deosebit de dificilă pentru a trata, iar datele privind eficacitatea pe termen lung a terapiilor tradiționale au fost extrem de descurajante [1]. Prevalența durerii la nivelul gâtului la populația generală a fost raportată între 30% și 50%, femeile de peste 50 reprezentând porțiunea mai mare [1-3]. Deși multe dintre aceste cazuri se rezolvă în timp și necesită o intervenție minimă, rata de recurență a durerii la nivelul gâtului este ridicată, iar aproximativ o treime dintre persoane vor suferi de dureri cronice ale gâtului (definite ca dureri care persistă mai mult decât 6 luni) și 5% va dezvolta o dizabilitate semnificativă și o reducere a calității vieții [2, 4]. Pentru acest grup de pacienți cu durere cronică, medicina modernă oferă puține opțiuni pentru recuperarea pe termen lung.
Protocoalele de tratament pentru durerea acută și sub-acută a gâtului sunt standard și convenite pe scară largă [1, 2]. Cu toate acestea, tratamentele convenționale pentru durerile cronice ale gâtului rămân discutabile și includ intervenții cum ar fi utilizarea medicamentelor antiinflamatoare nesteroidiene (NSAID) și narcoticele pentru gestionarea durerii, colierele cervicale, odihna, fizioterapia, terapia manuală, exercițiile de întărire și blocurile nervoase. În plus, literatura de specialitate cu privire la rezultatele pe termen lung a tratamentului a fost neconcludentă în cel mai bun caz [5-9]. Durerea cronică a gâtului cauzată de leziunile cauzate de whiplash sau tulburarea asociată cu whiplash (WAD) este deosebit de rezistentă la tratamentul pe termen lung; tratamentul convențional pentru aceste afecțiuni poate da rezultate temporare, dar rezultatele pe termen lung au fost dezamăgitoare [10].
Având în vedere opțiunile slabe de tratament și rezultatele pentru durerile cronice ale gâtului, propunem că în multe din aceste cazuri, starea de bază poate fi legată de laxitatea ligamentului capsular și de instabilitatea comună ulterioară a coloanei vertebrale cervicale. Dacă acest lucru este cazul și instabilitatea comună este problema fundamentală care provoacă dureri cronice ale gâtului, se poate justifica o nouă abordare a tratamentului.
Diagnosticul durerii cronice cauzate de instabilitatea cervicală este deosebit de provocator. În majoritatea cazurilor, instrumentele de diagnosticare pentru detectarea instabilității cervicale au fost inconsistente și nu au specificitate [11-15] și, prin urmare, sunt inadecvate. O mai bună înțelegere a patogenezei instabilității cervicale ar putea permite mai bine practicienilor să recunoască și să trateze mai eficient starea. De exemplu, atunci când instabilitatea cervicală este legată de leziuni ale țesuturilor moi (de exemplu, ligamentele) și nu este fracturată, modalitatea de tratament ar trebui să fie una care stimulează țesutul moale implicat să se regenereze și să se repare.

În acest context, proloterapia cuprinzătoare de dextroză oferă o opțiune de tratament promițătoare pentru rezolvarea instabilității cervicale și a durerii și invalidității ulterioare cauzate de aceasta. Anatomia distinctă a coloanei vertebrale cervicale și patologia instabilității cervicale descrise aici subliniază rațiunea pentru tratarea stării cu proloterapia.
Anatomie
Coloana cervicală constă din primele șapte vertebre din coloana vertebrală și este împărțită în două segmente, regiuni cervicale superioare (C0-C2) și cervicale inferioare (C3-C7). În ciuda faptului că are cele mai mici corpuri vertebrale, coloana cervicală este segmentul cel mai mobil al întregii coloane și trebuie să susțină un grad ridicat de mișcare. În consecință, se bazează în mare măsură pe țesutul ligamentos pentru stabilizarea gâtului și coloanei vertebrale, precum și pentru controlul mișcării articulare normale; ca urmare, coloana vertebrală cervicală este foarte susceptibilă la leziuni.
Coloana vertebrală cervicală superioară este formată din C0, numită occiput și primele două vertebre cervicale, C1 și C2, respectiv atlas și ax. C1 și C2 sunt mai specializate decât restul vertebrelor cervicale. C1 are formă de inel și nu are un corp vertebral. C2 are un corp vertebral proeminent numit proces odontoid sau den, care acționează ca un punct de pivot pentru inelul C1 [16]. Această mișcare pivotantă (Fig.? 1), combinată cu lipsa discurilor intervertebrale în coloana cervicală superioară, permite mai multă mișcare și rotație a articulației, facilitând astfel mobilitatea mai degrabă decât stabilitatea [17]. Colectiv, coloana cervicală superioară este responsabilă de 50% din flexia și extensia gâtului total la articulația atlanto-occipitală (C0-C1), precum și de 50% din rotația totală a gâtului care are loc la articulația atlanto-axială (C1-C2 ) [16]. Această mișcare este posibilă deoarece atlasul (C1) se rotește în jurul axei (C2) prin bârne și arcul anterior al atlasului.

Stabilitatea intrinsecă și pasivă a coloanei vertebrale este asigurată de discurile intervertebrale și structurile ligamentale înconjurătoare. Coloana vertebrală superioară este stabilizată exclusiv prin ligamente, inclusiv ligamentele transversale, alarice și capsulare. Ligamentul transversal se desfășoară în spatele dulapurilor, provenind dintr-un mic tubercul pe partea mediană a unei mase laterale a atlazei și inserând pe tubercul identic pe cealaltă parte. Astfel, ligamentul transversal limitează flexia capului și deplasarea anterioară a atlasului. Liganzii alari din stânga și din dreapta provin din spatele posterior și se atașează la condyles occipital medial pe părțile ipsilaterale. Ei lucrează pentru a limita rotația axială și sunt supuși celei mai mari tensiuni în rotație și flexiune. Prin menținerea poziției corespunzătoare a C1 și C2, ligamentele transversale și alare ajută la protejarea mișcării excesive a coloanei vertebrale, a creierului și a sistemului nervos din coloana vertebrală superioară [18].
Coloana vertebrală inferioară, în timp ce este mai puțin specializată, permite restul de flexie, extensie și rotire a gâtului 50%. Fiecare vertebră din această regiune (C3-C7) are un corp vertebral, între care se află un disc intervertebral, cea mai mare structură avasculară a corpului. Acest disc este o bucată de fibrocartilagiu care ajută la amortizarea articulațiilor și permite o mai mare stabilitate și este alcătuită dintr-un pulposus nucleu interior gelatinos, care este înconjurat de un fibros inelar fibros exterior. Nucleul pulposus este conceput pentru a susține sarcini de comprimare și fibrosul annulus, pentru a rezista tensiunii, forfecării și torsiunii [19]. Se crede că annulus fibrosus determină funcționarea corectă a întregului disc intervertebral [20] și a fost descrisă ca o structură lamelară constând din straturi fibrocartilagice concentrice distincte 15-26 care constituie o matrice de fibre cristale [19]. Cu toate acestea, forma acestei structuri a fost contestată. Un studiu de microdisecție care a folosit cadavre a arătat că inelul cervical fibrosus nu constă din lamele concentrice de fibre de colagen, așa cum se întâmplă în discurile lombare. În schimb, autorii susțin că arhitectura tridimensională a inelului cervical fibrosus este mai asemănătoare cu cea a unui ligament interoses anterior anterior, care înconjoară nucleul pulposus [21].
În plus față de discuri, ligamentele multiple și cele două articulații sinoviale pe fiecare pereche de vertebre adiacente (articulații fațete) permit mișcări controlate, complet tridimensionale. Ligamentele capsulare se înfășoară în jurul fiecărei articulații fațete, ceea ce contribuie la menținerea stabilității în timpul rotirii gâtului. Fiecare vertebră din coloana vertebrală inferioară (în plus față de C2) conține un proces spinos care servește ca un loc de atașare pentru ligamentele interspinal. Aceste țesuturi leagă procesele spinoase adiacente și limitează flexia coloanei vertebrale cervicale. Anterior, se întâlnesc cu ligamentum flavum.
Alți trei ligamente, ligamentum flavum, ligament longitudinal anterior (ALL) și ligament longitudinal posterior (PLL), ajută la stabilizarea coloanei vertebrale cervicale în timpul mișcării și protejează împotriva excesului de flexie și extindere a vertebrelor cervicale. De la C1-C2 la sacrum, ligamentum flava rupe în jos aspectul posterior al canalului spinal și se alătură lamelelor vertebrelor adiacente ajutând în același timp la menținerea poziției adecvate a gâtului. ALL și PLL ambele rulează alături de corpurile vertebrale. Totul începe la nivelul occipitalului și se desfășoară anterior în sacrumul anterior, contribuind la stabilizarea vertebrelor și a discurilor intervertebrale și la limitarea extensiei spinoase. PLL ajută și la stabilizarea vertebrelor și a discurilor intervertebrale, precum și la limitarea flexiei spinoase. Se extinde de la corpul axei la sacrumul posterior și se desfășoară în cadrul aspectului anterior al canalului spinal, de-a lungul ligamentumului flava.
Un proces spinos și două procese transversale emană de pe arcada neurală (sau arcada vertebrală) care se află în partea posterioară a coloanei vertebrale cervicale. Procesele transversale sunt proeminențe osoase care se extind postero-lateral și servesc ca puncte de atașare pentru diferite mușchi și ligamente. Cu excepția C7, fiecare dintre aceste procese are un foramen care permite trecerea arterei vertebrale spre creier; procesul transversal C7 are foramina care permite trecerea venei vertebrale și nervilor simpatic [22]. Procesele transversale ale vertebrelor cervicale sunt conectate prin intermediul ligamentelor intertransversale; fiecare atașează un proces transversal la cel de mai jos și ajută la limitarea flexiei laterale a coloanei vertebrale cervicale.
Amestecurile de fatete
Procesul articular inferior al vertebrei cervicale superioare, cu excepția C0-C1, și procesul articular superior al vertebrei cervicale inferioare se unesc pentru a forma articulațiile fatetei coloanei vertebrale cervicale; în cazul C0-C1, procesul articular inferior al C1 se alătură condililor occipitali. De asemenea, denumite articulații zigapofizare (Fig.? 2), articulațiile fațetelor sunt diatrodriale, ceea ce înseamnă că funcționează similar articulației genunchiului prin faptul că conțin celule sinoviale și lichid articular și sunt înconjurate de o capsulă. De asemenea, conțin un menisc care ajută la amortizarea articulației și, ca și genunchiul, sunt căptușite de cartilaj articular și înconjurate de ligamente capsulare, care stabilizează articulația. Aceste ligamente capsulare țin vertebrele adiacente unele cu altele, iar cartilajul articular din ele este aliniat astfel încât suprafețele sale țesuturilor opuse să asigure un mediu cu frecare redusă [23].
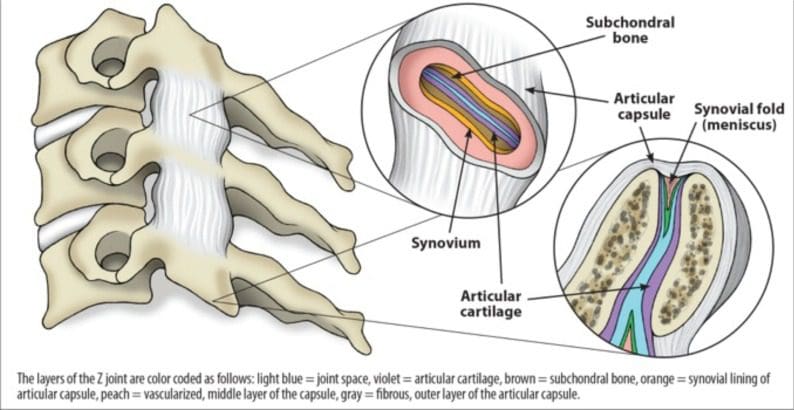
Există o anumită diferență în anatomia feței articulare dintre coloana vertebrală superioară și inferioară a colului uterin. Chiar și în regiunea superioară a colului uterin, articulațiile fațetă C0-C1 și C1-C2 diferă anatomic. La C0-C1, forma convexă a condylelor occipitale le permite să se încadreze în suprafața concavă a procesului articular inferior. Rosturile C1-C2 ale fatetelor sunt orientate cranio-caudal, ceea ce înseamnă că ele sunt mai paralele cu procesele lor transversale. Ca atare, ligamentele lor capsulare sunt în mod normal relativ laxe și, prin urmare, sunt în mod inerent mai puțin stabile și menite să faciliteze mobilitatea (de exemplu, rotația) [23, 24].
În contrast, articulațiile fațete ale coloanei cervicale inferioare sunt poziționate la un unghi mai mare. În planul transversal, unghiurile îmbinărilor fațetului C2-C3 drept și stâng sunt estimate 32º la 65º și 32º la 60º, în timp ce cele ale îmbinărilor fațetă C6-C7 sunt de obicei mai abrupte la 45º până la 75º și 50º la 78º [25]. Pe măsură ce coloana cervicală se extinde în jos, unghiul îmbinării fațete devine mai mare, astfel încât articulația se înclină înapoi și în jos. Astfel, articulațiile fațete ale coloanei cervicale inferioare au o rotație progresiv mai mică decât cea a coloanei vertebrale superioare a colului uterin. În plus, prezența discurilor intervertebrale ajută la stabilizarea mai stabilă a coloanei cervicale inferioare.
Cu toate acestea, vătămarea oricăror articulații fațete poate provoca instabilitate coloanei vertebrale cervicale. Cercetătorii au descoperit că există un continuum între cantitatea de traume și gradul de instabilitate fațelor cervicale, cu o traumă mai mare care provoacă un grad mai ridicat de instabilitate a feței [26-28].
Compozite capsulare cervicale
Ligamentele capsulare sunt extrem de puternice și servesc ca principalul țesut stabilizator în coloana vertebrală. Ele se află aproape de centrele intervertebrale de rotație și asigură o stabilitate semnificativă în gât, în special în timpul rotirii axiale [29]; în consecință, acestea servesc drept componente esențiale pentru asigurarea stabilității gâtului cu mișcarea. Ligamentele capsulare au o forță maximă de vârf și un potențial de alungire, ceea ce înseamnă că pot rezista forțelor mari înainte de rupere. Acest lucru a fost demonstrat într-un studiu mecanic dinamic în care liganzii capsulari și substanța ligamentum flavum s-au dovedit a avea cea mai mare forță medie maximă, până la 220 N și 244 N, respectiv [30]. Acest lucru a fost raportat ca fiind considerabil mai mare decât forța prezentată în ligamentul longitudinal anterior și discul din mijlocul al treilea.
În timp ce s-au raportat multe despre puterea ligamentelor capsulare în ceea ce privește stabilitatea cervicală, atunci când acestea sunt deteriorate, aceste ligamente își pierd puterea și nu sunt capabile să susțină corect coloana cervicală. De exemplu, într-un studiu pe animale, sa demonstrat că îndepărtarea secvențială a ligamentelor capsulare ovine și a fatetelor cervicale a provocat o creștere nejustificată a domeniului de mișcare, în special în ceea ce privește rotația axială, flexia și extensia cu progresie caudală [31]. Studiile privind cadavrul uman au indicat, de asemenea, că transecția sau rănirea ligamentelor capsulare comune crește în mod semnificativ rotația axială și flexia laterală [32, 33]. În mod specific, cea mai mare creștere a rotației axiale cu deteriorarea unei îmbinări fațetate unilaterale a fost 294% [33].
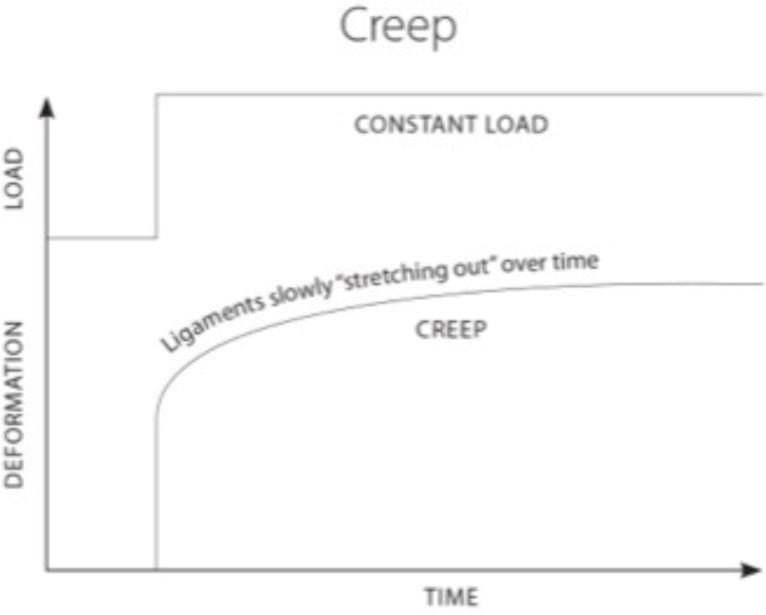
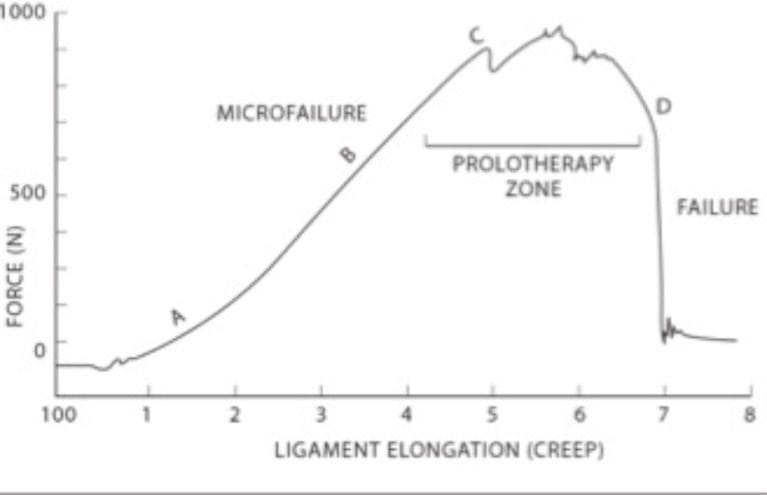
Laxitatea ligamentului capsular poate apărea instantaneu ca o singură macrotraumă, cum ar fi o leziune cu bici, sau se poate dezvolta lent ca microtraumatisme cumulative, cum ar fi cele din posturile repetitive înainte sau îndoite ale capului. În ambele cazuri, cauza leziunii apare prin mecanisme similare, ducând la laxitatea ligamentului capsular și mișcarea excesivă a articulațiilor fațetelor, ceea ce duce adesea la instabilitate cervicală. Când laxitatea ligamentară se dezvoltă în timp, aceasta este definită ca „fluaj” (Fig. ?3) și se referă la alungirea unui ligament sub un stres constant sau repetitiv [34]. În timp ce aceasta constituie leziuni ale ligamentelor sub-insuficiență de nivel scăzut, poate reprezenta marea majoritate a cazurilor de instabilitate cervicală și poate incapacita oamenii din cauza durerii invalidante, a vertijului, a tinitusului sau a altor simptome concomitente de instabilitate cervicală. Astfel de simptome pot fi cauzate de tulpini induse de alungire ale ligamentelor capsulare; aceste tulpini pot evolua spre rupturi ulterioare de sub-eșecuri ale fibrelor ligamentare sau laxitate în ligamentele capsulare, ducând la instabilitate la nivelul articulațiilor fațetelor cervicale [35]. Acest lucru este cel mai evident atunci când gâtul este rotit (adică, privind spre stânga sau spre dreapta) și acea mișcare provoacă un sunet de „trosnire” sau „popping”. Instabilitatea clinică indică faptul că coloana vertebrală nu este capabilă să mențină mișcarea și funcționarea normală între vertebre sub sarcini fiziologice normale, inducând iritație la nivelul nervilor, posibilă deformare structurală și/sau durere incapacitante.
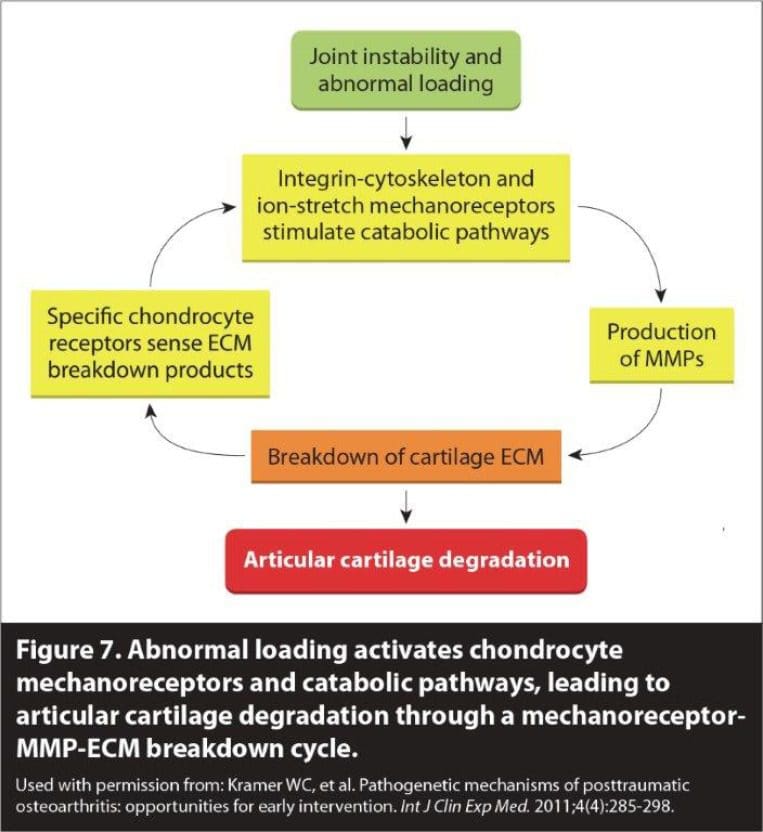
Mai mult, ligamentele capsulare care înconjoară articulațiile fațetului sunt puternic inervate de terminațiile nervoase mecanoreceptive și nociceptive. Prin urmare, articulația fațetă a fost considerată de mult timp sursa primară de durere cronică cronică [36-38]. În plus, sa demonstrat că leziunea acestor nervi influențează funcția generală a articulațiilor articulațiilor fațetului [39]. Prin urmare, leziunea ligamentelor capsulare și a terminațiilor nervoase ulterioare ar putea explica prevalența durerii cronice și a instabilității articulare în articulațiile fațetului coloanei vertebrale cervicale.
Instabilitatea cervicală
Instabilitatea clinică nu trebuie confundată cu hipermobilitatea. În general, instabilitatea implică o afecțiune patologică cu simptome rezultate, în timp ce hipermobilitatea articulară singură nu o face (Fig. ?4). Instabilitatea clinică se referă la o pierdere a rigidității mișcării într-un anumit segment al coloanei vertebrale atunci când aplicarea forței asupra acestuia produce deplasări mai mari decât s-ar observa altfel într-o structură normală. În instabilitatea clinică, simptomele precum durerea și spasmele musculare pot fi astfel experimentate în intervalul de mișcare al unei persoane, nu doar în punctul său de extensie cel mai îndepărtat. Aceste spasme musculare pot provoca dureri intense și sunt răspunsul organismului la instabilitatea cervicală prin faptul că ligamentele acționează ca organe senzoriale implicate în reflexele ligamento-musculare. Reflexul ligamento-muscular este un reflex de protecție care emană de la mecanoreceptori (adică corpusculii pacinieni, organele tendonului Golgi și terminațiile ruffini) din ligamente și transmis la mușchi. Activarea ulterioară a acestor mușchi ajută la păstrarea stabilității articulației, fie direct de mușchii care traversează articulația, fie indirect de mușchii care nu traversează articulația, dar limitează mișcarea articulației [40].
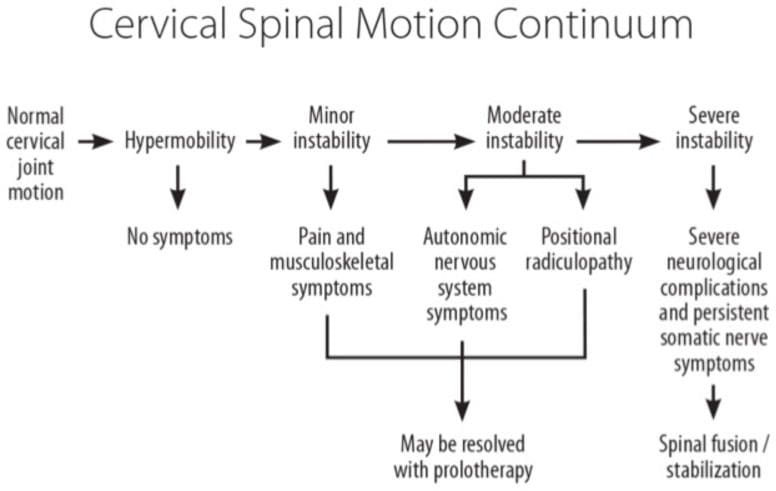
Într-o articulație instabilă din punct de vedere clinic, în care este prezentă o insulă neurologică, se presupune că articulația a suferit daune mai grave în structurile sale de stabilizare, care pot include chiar și vertebrele. În schimb, articulațiile care prezintă hipermobilitate demonstrează o mobilitate segmentată sporită, dar sunt capabile să-și mențină stabilitatea și să funcționeze normal sub sarcini fiziologice [41].
Instabilitatea clinică poate fi clasificată ca ușoară, moderată sau severă, ulterior fiind asociată cu leziuni catastrofale. Leziunile minore ale coloanei vertebrale cervicale sunt cele care implică numai țesuturi moi fără semne de fractură și sunt cele mai frecvente cauze ale instabilității cervicale. Instabilitatea clinică ușoară sau moderată este cea care nu are un prejudiciu neurologic (somatic) și se datorează în mod obișnuit micro-traumelor cumulative.
Diagnosticul instabilității cervicale
Instabilitatea cervicală este un diagnostic bazat în primul rând pe istoricul pacientului (ex. Simptomele) și pe examenul fizic deoarece nu există standarde de raze X funcționale sau imagini capabile să diagnosticheze instabilitatea cervicală sau să detecteze țesut ligament rupt fără prezența leziunilor osoase [24 ]. De exemplu, într-un studiu de autopsie a eșantioanelor de criză a coloanei cervicale, [42] numai una din zece disfuncții ligamentale brute a fost evidentă pe raze X. În plus, există adesea o mică corelație între gradul de instabilitate sau hipermobilitatea prezentat pe studiile radiografice și simptomele clinice [43-45]. Chiar și după leziuni grave, radiografiile simple sunt de obicei normale, în ciuda constatărilor clinice care indică prezența leziunilor țesuturilor moi.
Cu toate acestea, scanările funcționale de tomografie computerizată (fCT) și imagistică prin rezonanță magnetică (fMRI) și radiografia cu mișcare digitală (DMX) sunt capabile să prezinte în mod adecvat patologia instabilității cervicale [46, 47]. Studiile care utilizează fCT pentru diagnosticarea leziunilor țesutului moale sau a leziunilor post-whiplash au demonstrat capacitatea acestei tehnici de a prezenta mișcări excesive atlanto-occipital sau atlanto-axial în timpul rotației axiale [48, 49]. Acest lucru este deosebit de relevant când pacienții au semne și simptome de instabilitate cervicală, dar au RMN normali într-o poziție neutră.
Tehnologia imagistică funcțională, spre deosebire de filmele statice standard, este necesară pentru o reprezentare radiologică adecvată a instabilității coloanei cervicale, deoarece oferă imagistica dinamică a gâtului în timpul mișcării și sunt utile pentru evaluarea prezenței și gradului de instabilitate cervicală (Fig.? 5 ). Există, de asemenea, teste de examinare fizică specializate specifice instabilității cervicale superioare, cum ar fi testul Sharp-Purser, testul de flexie cervicală superioară și testul de rotație a flexiei cervicale.
Patologia și instabilitatea cervicală superioară
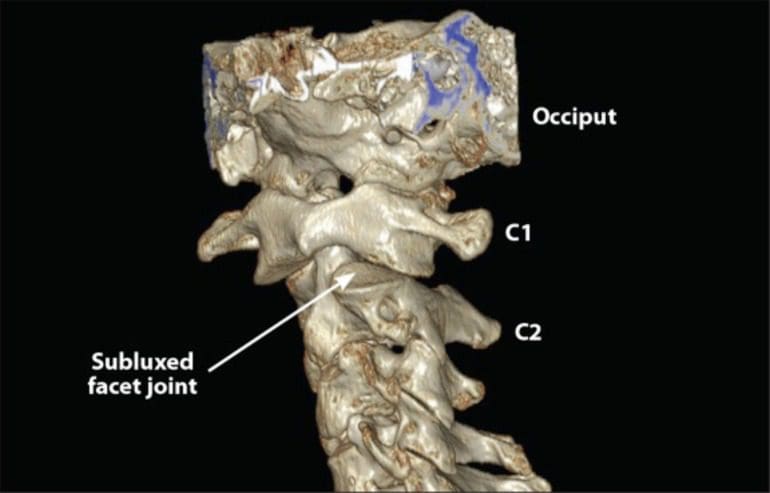
Deși nu sunt de obicei radiografiate, leziunile la nivelul ligamentelor și țesuturilor moi ale C0-C2 din traumatismele capului sau gâtului sunt mai predispuse decât fracturile cervicale sau subluxarea oaselor [50, 51]. Laxitatea lagărului în cadrul complexului C0-C1-C2 este cauzată în primul rând de mișcările de rotație, în special cele care implică îndoire laterală și rotație axială [52-54]. Cu traumatisme severe ale gâtului, în special cele cu rotație, până la 25% din totalul leziunilor pot fi atribuite leziunilor ligamentului numai cu C0-C2. Deși unele leziuni ale ligamentelor în regiunea C0-C2 pot provoca o afecțiune neurologică severă, majoritatea implică sarcini sub-eșec la articulațiile fațetă și la ligamentele capsulare, care sunt sursa primară a celei mai dureroase dureri în traumatismele post-gât [26, 55] .
Datorită lipsei de stabilitate osică, coloana superioară a coloanei vertebrale este, de asemenea, vulnerabilă la leziuni prin manipulare cu viteză ridicată. Ligamentele capsulare ale îmbinării atlanto-axiale sunt în mod special susceptibile la leziuni cauzate de tracțiunile rotative și, prin urmare, pot fi expuse riscului de manipulare mecanică mediată. Ligamentele capsulare în articulația occipotaltalală funcționează ca stabilizatori de articulație și pot fi, de asemenea, răniți datorită forțelor excesive sau anormale [46].
Tensiunea excesivă asupra ligamentelor capsulare poate provoca instabilitate superioară a colului uterin și durere asociată cu gâtul [56]. Capsula tensiunea ligamentului este crescută în timpul posturilor anormale, provocând alungirea ligamentelor capsulare, cu magnitudine crescute cu până la 70% din normal [57]. O astfel de alungire excesivă a ligamentului determină laxitatea articulațiilor fațetului, ceea ce pune riscul colului uterin mai mult pentru alte modificări degenerative și instabilitate. Prin urmare, leziunea ligamentului capsular pare să provoace instabilitate cervicală superioară datorită laxității în structura de stabilizare a articulațiilor fațetului [58].
Durerea cervicală față de radiculopatia cervicală
Potrivit Asociației Internaționale pentru Studiul Durerii (IASP), durerea spinării cervicale este durerea percepută ca oriunde în regiunea posterioară a coloanei vertebrale cervicale, definind-o mai departe ca durere care "este percepută ca provenind de oriunde în regiunea delimitată superior de linia nuchală superioară, inferioară printr-o linie transversală imaginară prin vârful primului proces spinos toracic și lateral prin planuri sagitale tangente la marginile laterale ale gâtului "[59]. În mod similar, durerea cervicală este împărțită în mod egal de un plan transversal imaginar în durerea cervicală superioară și durerea cervicală inferioară. Durerea suboccipitală este aceea că durerea situată între linia nuchală superioară și o linie transversală imaginară prin vârful celui de-al doilea proces spinos cervical. De asemenea, durerea cervico-occipitală este percepută ca apărând în regiunea cervicală și care se extinde peste regiunea occipitală a craniului. Aceste surse de durere ar putea fi rezultatul instabilității cervicale.
IASP definește durerea radiculară ca aceea care apare într-un membru sau în peretele trunchiului, cauzată fie de activarea ectopică a fibrelor aferente nociceptive într-un nerv spinal sau rădăcinile sale, fie prin alte mecanisme neuropatice și poate fi episodică, recurentă sau bruscă [59] . Din punct de vedere clinic, există o rată 30% a simptomelor radiculare în timpul rotației axiale la cei cu instabilități de rotație [60]. Astfel, durerea radiculară poate fi, de asemenea, un rezultat al instabilității cervicale.
Cu laxitatea ligamentului capsular, apar modificări ale articulațiilor hipertrofice (inclusiv osteofitoză) pe măsură ce degenerarea cervicală progresează, provocând intervenții asupra rădăcinilor nervului cervical pe măsură ce părăsesc coloana vertebrală prin foramina neurală. Această afecțiune se numește radiculopatie cervicală și se manifestă ca durere înjunghată, amorțeală și / sau furnicături în extremitatea superioară din zona rădăcinii nervoase afectate.
Foramina neurală se află între discul intervertebral și articulațiile lui Luschka (articulații necutertebrale) anterior și articulația fațetă posterior. Limitele lor superioare și inferioare sunt pedicolele corpurilor vertebrale adiacente. Rădăcinile nervului colului uterin sunt vulnerabile la compresiune sau rănire prin articulațiile fațetă posterior sau prin îmbinările lui Luschka și discul intervertebral anterior.
Studiile de cadavru au demonstrat că rădăcinile nervului cervical ocupă până la 72% din spațiul din foramina neuronală [61]. În mod normal, acest lucru oferă spațiu amplu pentru ca nervii să funcționeze optim. Cu toate acestea, dacă coloana vertebrală cervicală și ligamentele capsulare sunt rănite, pot apărea hipertrofia articulației fațetei și degenerarea discurilor cervicale. În timp, acest lucru determină îngustarea foraminei neuronale (Fig.? 6) și o scădere a spațiului pentru rădăcina nervoasă. În cazul unei alte leziuni ligamentare, poate apărea instabilitatea oaselor hipertrofiate și reduce și mai mult permeabilitatea foramenului neuronal.
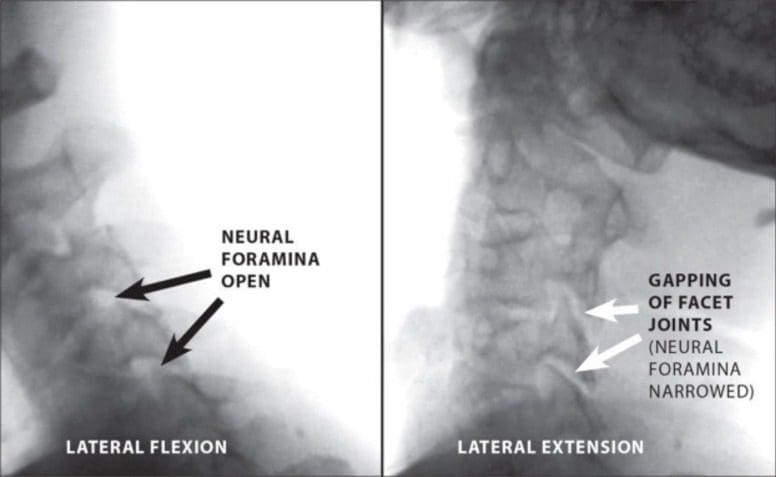
Radiculopatia cervicală provocată de o leziune a ligamentului capsular produce de obicei simptome radiculare intermitente care devin mai vizibile atunci când gâtul este deplasat într-o anumită direcție, cum ar fi în timpul rotației, flexiei sau extensiei. Aceste mișcări pot provoca intervenții asupra rădăcinilor nervului cervical și a paranteziei ulterioare de-a lungul căii în care se află nervul afectat și poate că este o dovadă a radiculopatiei cervicale care nu apare pe scanările RMN standard sau CT.
Atunci când hernia discului este cauza radiculopatiei cervicale, ea prezintă, de regulă, un debut acut de durere severă a gâtului și brațului care nu este rezolvată de nicio poziție și duce adesea la intervenția asupra unei rădăcini a nervului cervical. In timp ce hernia discului poate fi vazuta cu usurinta la scanarile RMN sau CT, rutina (nefunctionala), dovezile radiculopatiei din instabilitatea cervicala nu pot. Majoritatea cazurilor de radiculopatie acută datorită herniunii discului se rezolvă cu terapii active sau pasive ne-chirurgicale, dar unii pacienți continuă să aibă simptome semnificative din punct de vedere clinic, caz în care pot fi efectuate tratamente chirurgicale cum ar fi decompresia cervicală anterioară cu fuziune sau cu laminoforamina cervicală posterioară [62 ]. Radiculopatia cervicală este, de asemenea, puternic asociată cu spondiloza, o boală atribuită în general îmbătrânirii care implică o degenerare globală a coloanei vertebrale cervicale. Tulburarea se caracterizează prin modificări degenerative ale discului intervertebral, osteofitozei corpurilor vertebrale și hipertrofiei articulațiilor fațetă și a arcurilor laminare. Întrucât mai mult de un segment coloanei vertebrale cervicale este de obicei afectat în spondiloză, simptomele radiculopatiei sunt mai difuze decât cele tipice pentru hernia unilaterală a discului moale și prezintă gâtul, spatele mijlocului superior și durerea brațului cu parestezie.

Dr. Alex Jimenez's Insight
"Am fost implicat într-un accident de mașină care mi-a lăsat dureri cronice la nivelul gâtului. Ce ar putea provoca simptome dureroase și persistente dureri de gât? " Implicarea într-un accident auto poate fi o experiență traumatizantă, care are ca rezultat atât vătămări psihice, cât și fizice. Whiplash-leziuni asociate sunt unele dintre cele mai frecvente diagnostic în spatele cazuri raportate de dureri cronice de gât după un accident auto. În timpul unui accident de mașină, forța impactului poate împinge brusc capul înapoi și în față, întinzând structurile complexe în jurul coloanei vertebrale cervicale dincolo de gama lor naturală, provocând daune sau răni. Următorul articol oferă o imagine de ansamblu a durerii cronice a gâtului, mecanismul său de prejudiciu și metode eficiente de tratament pentru durerile la nivelul gâtului.
Spondiloza cervicală: conexiunea de instabilitate
Spondiloza a fost descrisă anterior ca aparând în trei etape: stadiul disfuncțional, stadiul instabil și stadiul de stabilizare (Fig.? 7) [63]. Spondiloza începe cu traume repetitive, cum ar fi tulpini de rotație sau forțe de compresie la nivelul coloanei vertebrale. Acest lucru provoacă leziuni ale articulațiilor fațetei care pot compromite ligamentele capsulare. Faza disfuncțională se caracterizează prin leziuni ale ligamentului capsular și ulterior degenerescența cartilajului și sinovită, ducând în cele din urmă la mișcare anormală în coloana cervicală. În timp, disfuncția articulației fațetelor se intensifică pe măsură ce apare laxitatea capsulară. Acest răspuns de întindere poate provoca instabilitate cervicală, marcând stadiul instabil. În timpul acestei progresii, degenerescența în curs are loc în discurile intervertebrale, împreună cu alte părți ale coloanei cervicale. Anchiloza (rigidizarea articulațiilor) poate apărea și la nivelul segmentului coloanei cervicale instabile și, rareori, provoacă prinderea nervilor spinali din apropiere. Faza de stabilizare apare odată cu formarea de osteofite marginale pe măsură ce corpul încearcă să vindece coloana vertebrală. Aceste depozite osoase de punte pot duce la o fuziune naturală a vertebrelor afectate [64].
Cu toate acestea, cascada degenerativă începe cu mult înainte de apariția simptomelor. Inițial, spondiloza se dezvoltă în tăcere și este asimptomatică [65]. Când apar simptome de spondiloză cervicală, acestea sunt în general nespecifice și includ durerea și rigiditatea gâtului [66]. Doar rareori simptomele neurologice se dezvoltă (adică radiculopatia sau mielopatia) și, cel mai adesea, apar la persoanele cu canale spinale îngustate congenital [67]. Constatările fizice ale examenului sunt adesea limitate la o gamă restrânsă de mișcare a gâtului și sensibilitate slab localizată. Simptomele clinice se manifestă frecvent atunci când o nouă leziune a ligamentului cervical este suprapusă peste degenerarea de bază. La pacienții cu spondiloză și laxitatea ligamentului capsular, radiculopatia cervicală este mai probabil să apară deoarece foramina neurală poate fi deja îngustată de hipertrofie articulară facială și degenerare a discului, permițând oricărei noi leziuni să prindă mai ușor o rădăcină nervoasă existentă.
Astfel, există motive imperioase de a crede că leziunile articulare / ligamentului capsular la nivelul coloanei vertebrale cervicale pot fi o bază etiologică pentru cascada degenerativă în spondiloza cervicală și pot fi responsabile de instabilitatea cervicală asociată. Modelele animale utilizate pentru inițierea degenerării discului în studiile de cercetare au arătat inducerea instabilității coloanei vertebrale prin leziunea articulațiilor fațetului [68, 69]. În modele similare, leziunile capsulare ale articulațiilor fațete au cauzat instabilitate multidirecțională a coloanei vertebrale cervicale, crescând în mare măsură mișcarea de rotație axială corelând cu leziunile discului cervical [31, 28, 70, 71]. Folosind specimene umane, s-a dovedit că procedurile chirurgicale, cum ar fi discectomia, provoacă o creștere imediată a mișcării segmentelor implicate [72]. Procedurile de stabilizare, cum ar fi fuziunea gâtului, sunt cunoscute pentru a crea o presiune crescută asupra segmentelor spinării cervicale adiacente; aceasta se numește boală segmentată adiacentă. Aceasta se poate dezvolta atunci când pierderea mișcării de la fuziunea cervicală determină o forfecare mai mare și o creștere a tensiunii de rotație și tracțiune a vertebrelor adiacente la articulațiile fațetului [73-75]. Astfel, instabilitatea se poate "deplasa" în sus sau în jos de segmentul fuzionat, urmărind degenerarea discului. Aceste constatări susțin teoria că stresul și instabilitatea introduse de iatrogeni la segmentele spinoase adiacente contribuie la patogeneza spondilozelor cervicale [74].
Traumatismul traumatic
Deteriorarea ligamentelor de col uterin cauzate de traumatisme bruște a fost bine studiată, totuși aceste leziuni sunt adesea dificil de diagnosticat și tratat. Radiografiile standard nu descoperă adesea rănirea prezentă a coloanei vertebrale cervicale și, ca urmare, leziunile devin nedeclarate, iar pacienții sunt lăsați fără tratament adecvat pentru starea lor [76]. O parte din dificultate constă în faptul că leziuni majore ale coloanei vertebrale cervicale pot produce doar simptome minore la unii pacienți, în timp ce leziunile minore pot produce simptome mai severe în altele [77]. Aceste simptome includ dureri acute și / sau cronice ale gâtului, cefalee, amețeli, vertij și parestezii la nivelul extremităților superioare [78, 79].
Studiile RMN și autopsia au arătat atât o asociere între simptomele cronice la pacienții cu colită și leziunile discurilor cervicale, ligamentelor și articulațiilor fațetului [42, 80]. Succesul în ameliorarea durerii la nivelul gâtului la pacienții cu colită a fost documentat de numeroase studii clinice care au utilizat ablația nervoasă și ablația radiofrecventa a atelajelor articulare fațete, incluzând nervii ligamentului capsular, astfel încât sa dezvoltat un interes sporit privind relațiile dintre leziunile articulațiilor fațetului și ligamentele capsulare și disfuncția post-coapsei și simptomele asociate [36, 81].
Studiile multiple au implicat articulația facială cervicală și capsula sa ca loc anatomic principal de leziune în timpul expunerii la gât [55, 57, 82, 83]. Altele au arătat că leziunea articulațiilor cervicale și a ligamentelor capsulare este cea mai frecventă cauză a durerii la pacienții care au suferit o ulcerație [84-86]. Studiile cinephotografice și cineradiografice ale cadavrelor și ale subiecților umani arată că în condițiile de lovitură cronică apare o forță de impact mare în femelele frotiului cervical, ducând la leziunile lor și posibilitatea instabilității coloanei cervicale [84].
În traumatismul urticar, până la 10 ori mai multă forță este absorbită în ligamentele capsulare față de discul intervertebral [30]. Spre deosebire de disc, articulația fațetă are o suprafață mult mai mică în care să se disperseze această forță. În cele din urmă, ligamentele capsulare devin alungite, ducând la mișcări anormale în segmentele spinării afectate [30, 87]. Această secvență a fost documentată atât cu studii in vitro, cât și in vivo ale caracteristicilor de mișcare segmentată după încărcările de torsiune și degenerarea discului rezultat [88-90].
Leziuni la articulațiile fațetului și ligamentele capsulare au fost confirmate în continuare în timpul simulării traumelor de whiplash [91]. Tulpinile ligamentului capsular maxim apar în timpul forțelor de forfecare, cum ar fi atunci când se aplică o forță în timp ce capul este rotit (rotația axială). În timp ce leziunea ligamentului capsular în regiunea superioară a coloanei vertebrale poate să apară numai datorită forțelor de compresiune, este mai probabilă o forță de forfecare, forță de comprimare și îndoire și, de obicei, implică sarcini mult mai mici pentru a provoca răni [92]. Cu toate acestea, în cazul în care capul este întors în timpul traumatismului de whiplash, tulpina vârfului pe articulațiile fatetelor cervicale și ligamentele capsulare poate crește cu 34% [93]. Într-un studiu care a prezentat o simulare a impactului pe spate, magnitudinea tulpinii de capsulă comună a fost de 47% până la 196% mai mare în cazul în care capul a fost rotit 60 ° în timpul impactului, comparativ cu momentul în care capul a fost îndreptat în față [94] . Impactul a fost mai mare în îmbinările fațetului ipsilateral, astfel încât rotația capului la stânga a provocat tulpina ligamentului mai mare la capsula articulară stângă.
În alte simulări, s-a arătat că traumatismele cervicale reduc rezistența ligamentului cervical (adică forța de defectare și capacitatea medie de absorbție a energiei) comparativ cu martorii sau modelele computerizate [30, 87]; acest lucru este valabil mai ales în cazul ligamentelor capsulare, deoarece astfel de traume cauzează laxitatea ligamentului capsular. Un studiu demonstrează în mod concludent că leziunile cauzate de whiplash la ligamentele capsulare au condus la o creștere de 85% până la 275% a alungării ligamentului (adică laxitate) comparativ cu cea a controalelor [30]. Studiul a arătat, de asemenea, dovezi că tensiunea ligamentelor capsulare este necesară pentru producerea durerii din articulația fațetă.
Sindromul post-comoție
În fiecare an, în Statele Unite, aproximativ 1.7 de milioane de persoane sunt diagnosticate cu traumatisme cerebrale traumatice (TBI), deși mulți dintre ei merg mai mult nediagnosticate, deoarece nu caută asistență medicală [95]. Dintre acestea, aproximativ 75% - 90% sunt diagnosticate ca având o comoție. O comoție este considerată o TBI ușoară și este definită ca orice disfuncție neurologică tranzitorie rezultată dintr-o forță biomecanică, de obicei o lovitură bruscă sau puternică a capului care poate sau nu poate cauza o pierdere a conștiinței. Concussionul induce un baraj de evenimente ionice, metabolice și fiziologice [96] și se manifestă într-un compozit de simptome care afectează stările fizice, cognitive și emoționale ale pacientului și ciclul său de somn, oricare dintre acestea poate fi trecătoare sau lungă, termen lung [97]. Diagnosticarea contuziei se face prin prezența oricăreia dintre următoarele: (1) orice pierdere a conștiinței; (2) orice pierdere de memorie pentru evenimentele imediat înainte sau după rănire; (3) orice modificare a stării mentale în momentul producerii accidentului; (4) deficite neurologice focale care pot sau nu să fie tranzitorii [98].
În timp ce majoritatea persoanelor se recuperează dintr-o singură lovitură, până la o treime dintre aceștia vor continua să sufere de efecte reziduale cum ar fi dureri de cap, dureri de gât, amețeli și probleme de memorie la un an după leziune [99]. Astfel de simptome caracterizează o tulburare cunoscută sub numele de sindrom post-comoție (PCS) și sunt asemănătoare cu cele ale WAD; ambele tulburări sunt probabil datorate instabilității cervicale. Conform Clasificării Internaționale a Bolilor, Revizia 10 (ICD-10), diagnosticul de PCS se face atunci când o persoană a avut o rănire a capului suficient de mare pentru a duce la pierderea conștiinței și dezvoltă cel puțin trei din opt dintre următoarele simptome patru săptămâni: dureri de cap, amețeli, oboseală, iritabilitate, probleme de somn, dificultăți de concentrare, probleme de memorie și probleme de toleranță la stres [100, 101]. Dintre cei tratați pentru PCS care au avut o leziune ușoară a capului, raportul 80% prezintă dureri de cap cronice zilnice; în mod surprinzător, dintre cei cu leziuni craniene moderate până la severe, doar 27% au raportat dureri de cap cronice zilnice [102]. Impactul creierului asupra craniului este considerat a fi cauza simptomelor atât a contuziei cât și a PCS, deși mecanismele specifice care stau la baza leziunilor țesutului neural sunt încă în curs de investigare.
Simptomele asociate cu PCS se suprapun, de asemenea, cu multe simptome comune WAD. Această suprapunere în simptomatologie se poate datora unei etiologii comune a instabilității cervicale care afectează coloana vertebrală cervicală în apropierea gâtului. Datele au arătat că mai mult de jumătate dintre pacienții cu leziuni ale coloanei vertebrale superioare a colului uterin de la leziunile coloanei vertebrale au prezentat dovezi ale traumatismului capului concurent [103]. Sa aratat ca whiplash-ul poate provoca leziuni minore ale creierului similare cu cele ale contuziei daca apare cu o astfel de miscare rapida a gatului ca exista o coliziune intre creier si craniu. Astfel, se poate presupune că comoția implică o leziune a gâtului.
În ciuda diferențelor unice în biomecanica contuziei și chinuitului, ambele tipuri de traume implică o accelerare-decelerare a capului și a gâtului. Acest impact asupra capului nu numai că poate provoca leziuni ale creierului și craniului, dar poate deteriora ligamentele din jurul gâtului, deoarece aceste țesuturi suferă aceeași forță de accelerare și decelerare. Forțele de accelerare-decelerare care au loc în timpul rănilor cauzate de biciuire sunt uluitoare. S-a arătat o traumă directă a capului care produce forțe între 10,000 și 15,000 N pe cap și între 1,000 și 1,500 N pe gât, în funcție de unghiul în care obiectul atinge capul [104, 105]. Ligamentele capsulare cervicale pot deveni laxe cu atâta puțin 5 N de forță, deși majoritatea studiilor au raportat o insuficiență a ligamentului cervical la aproximativ 100 N [30, 55, 91, 106]. Chiar și coliziunile de impact din spate cu viteză redusă, la fel de puțin ca 7 mph până la 8 mph, pot determina deplasarea capului la aproximativ 18 inci la o forță la fel de mare ca 7 G în mai puțin de un sfert de secundă [107]. Numeroase studii experimentale au sugerat că anumite trăsături ale mecanismelor de rănire, inclusiv direcția și gradul de accelerare și decelerare, forțele de traducere și de rotație, poziția și poziția capului și a gâtului și chiar construcția scaunului pot fi legate de gradul de deteriorare a coloanei vertebrale cervicale și de structurile reale deteriorate [23, 27, 35, 50, 61].
Dezbaterea privind veridicitatea simptomelor PCS sau WAD a persistat; cu toate acestea, nu există o singură explicație pentru etiologia acestor tulburări, mai ales că debutul și durata simptomelor pot varia foarte mult între indivizi. Multe din simptomele PCS și WAD tind să crească în timp, mai ales când cei afectați sunt implicați în activități fizice sau cognitive. Durerea cronică la nivelul gâtului este adesea descrisă ca un rezultat pe termen lung atât al mișcării cât și al bătăturii, ceea ce indică faptul că cele mai probabile structuri care trebuie să se rănească în timpul acestor traume sunt ligamentele capsulare ale articulațiilor frotiului cervical. În lumina acestui fapt, propunem că cea mai bună explicație anatomică științifică este instabilitatea cervicală a coloanei vertebrale superioare a colului uterin, care rezultă din leziunea ligamentului (laxitate).
Insuficiență vertebrobasilară
Complexul occipito-atlanto-axial are o relație anatomică unică cu arterele vertebrale. În coloana vertebrală inferioară, arterele vertebrale se află într-un curs relativ direct, în timp ce se deplasează prin foramina transversală de la C3-C6. Cu toate acestea, în coloana superioară a coloanei vertebrale, arterele preiau o cursă mai serpentină. Artera vertebrală iese din procesul transversal al lui C2 și curăță lateral să treacă prin foramenul transversal al C1 (atlas). De acolo, trece peste marginea posterioară a masei laterale a C1, moment în care este mai departe de planul liniei mediane la nivelul C1 [108, 109]. Această cale creează un spațiu suplimentar care permite o rotație normală a capului fără a compromite fluxul de sânge al arterei vertebrale.
Având în vedere poziția arterelor vertebrale în canalele proceselor transversale ale vertebrelor cervicale, este posibil să vedem cum poziționarea capului poate altera fluxul arterial vertebral. Chiar și mișcările fiziologice ale gâtului (adică rotația gâtului) au determinat o ocluzie parțială de până la 20% sau 30% în cel puțin o arteră vertebrală [110]. Studiile au arătat că rotația contralaterală a gâtului este asociată cu schimbările fluxului sanguin vertebral, în principal între atlas și axă; astfel de modificări pot apărea și atunci când osteofitele sunt prezente în coloana cervicală [111, 112].
Fluxul sanguin adecvat în arterele vertebrale este crucial, deoarece aceste artere deplasează până la formarea arterei bazilare la brainstem și asigură circulația în jumătatea posterioară a creierului. Atunci când această aprovizionare cu sânge este insuficientă, insuficiența vertebrobazilară (VBI) se poate dezvolta și poate determina simptome, cum ar fi dureri de gât, dureri de cap / migrene, amețeli, atacuri de picătură, vertij, dificultăți la înghițire și / sau vorbire și perturbări auditive și vizuale. VBI apare de obicei în prezența aterosclerozei sau a spondiloziei cervicale, dar simptomele pot apărea și atunci când există o ocluzie arterială intermitentă, indusă de rotația sau extensia extremă a capului [113, 114]. Această compresie mecanică a arterelor vertebrale poate apărea împreună cu alte anomalii, inclusiv osteofitele cervicale, benzi fibroase și proeminențele osului [115, 116] Aceste anomalii au fost observate în aproximativ jumătate din cazurile de leziuni ale arterei vertebrale după manipularea cervicală, o revizuire recentă [117].
Afectarea litiazei în sânge sa dovedit a reduce fluxul de sânge al arterei vertebrale și a provoca simptomele VBI [118, 119]. Într-un studiu, autorii au concluzionat că pacienții cu vertij persistent sau amețeli după leziuni la șoareci vor avea probabil VBI dacă leziunea este suficient de traumatică pentru a provoca o afecțiune a circulației în sistemul arterial vertebrobazilar [118]. Alți cercetători au presupus că instabilitatea excesivă a colului uterin, în special coloana superioară a coloanei vertebrale, poate provoca obstrucția arterei vertebrale în timpul rotației gâtului, compromitând fluxul sanguin și simptomele declanșatoare [120-122].
Sindromul Barré-Liéou
O cauză mai puțin cunoscută, dar relativ comună, a durerii la nivelul gâtului este sindromul Barré-Liéou. La 1925, Jean Alexandre Barré și la 1928, Yong Choen Liéou, fiecare a descris în mod independent un sindrom prezentând dureri de cap, presiune / durere orbitală, vertij și tulburări vasomotorii și a sugerat că aceste simptome au fost asociate cu modificări ale lanțului simpatic cervical posterior vertebrale la pacientii care au avut artrita cervicala a coloanei vertebrale sau alte tulburari artritice [123, 124]. Sindromul Barré-Liéou este denumit și sindromul cervical posterior sau sindromul simpatic cervical posterior, deoarece se presupune că acum se dezvoltă mai mult din cauza perturbării sistemului nervos simpatic cervical posterior, care constă în nervul vertebral și rețeaua nervoasă simpatică care o înconjoară. Simptomele includ dureri de gât, dureri de cap, amețeli, vertij, tulburări vizuale și auditive, tulburări de memorie și cognitivă și migrene. Sa presupus că artrita cervicală sau rănirea provoacă o iritare atât a nervilor vertebrale cât și a simpatic. Ca urmare, tratamentul actual se concentrează acum pe rezolvarea instabilității cervicale și efectele sale asupra nervilor simpați posteriori [124]. Alte cercetări au găsit o asociere între simptomele simpatice ale lui Barré-Liéou și instabilitatea cervicală și au documentat rezultate reușite în cazurile în care rapoartele au indicat instabilitatea prin diverse mijloace, inclusiv proloterapia [125].
Simptomele sindromului Barré-Liéou par să se dezvolte și după traume. Într-un studiu, 87% dintre pacienții cu diagnostic de sindrom Barré-Liéou au raportat că au început să prezinte simptome după ce au suferit o leziune a colului uterin, în principal în regiunea mediană a colului uterin [126]; într-un studiu înrudit, s-a constatat că aceeași regiune prezintă mai multă instabilitate decât alte segmente ale coloanei vertebrale [127] Diferitele simptome care caracterizează sindromul Barré-Liéou pot imita și simptomele PCS sau WAD [128], care pot reprezenta o provocare pentru practicienii din efectuarea unui diagnostic definitiv (Fig.? 8). Diagnosticul sindromului Barré-Liéou se face din motive clinice, deoarece există încă un test definitiv pentru a documenta iritarea sistemului nervos simpatic.
Alte surse de dureri de col uterin
Diferitele forțe de tracțiune introduc tulpini cu deformații diferite pe o varietate de structuri spinoase viscoelastice, incluzând ligamentele, anularul și nucleul discului intervertebral și măduva spinării. În plus, experimentele cadavrelor au arătat că măduva spinării și componentele discului intervertebral poartă forțe de tracțiune considerabil mai mici decât coloana ligamentului coloanei vertebrale [129, 130]. Mecanoreceptorii incapsulați și terminațiile nervoase libere au fost identificate în țesuturile periarticulare ale tuturor articulațiilor majore ale corpului, inclusiv cele din coloana vertebrală și în fiecare țesut articular, cu excepția cartilajului [131]. Orice structură inervată care a fost rănită de traume este un generator potențial de durere cronică; aceasta include discurile intervertebrale, articulațiile fațete, mușchii spinării, tendoanele și ligamentele [132-134].
Structurile ligamentale posterioare ale coloanei umane sunt inervate de patru tipuri de terminații nervoase: corpusculii pacinici, organele tendonului golgi și ruginii și terminațiile nervoase libere [40]. Acești receptori monitorizează excursiile articulare și tensiunea capsulară și pot iniția reflexe musculare de protecție care împiedică degenerarea articulară și instabilitatea, în special atunci când ligamentele, cum ar fi longitudinalul anterior și posterior longitudinal, ligamentum flavum, capsular, interspinous și supraspinos, sunt suprasolicitate [131 , 135]. În mod colectiv, regiunea cervicală a coloanei vertebrale este în pericol să susțină deformările la toate nivelurile și în toate componentele și când pragul traversează un anumit nivel la o anumită componentă, vătămarea este iminentă datorită flexibilității relativ crescute sau a laxității articulare.
Alte surse de traume
Așa cum am descris mai devreme, nucleul pulposus este proiectat să susțină sarcini de compresie și fibrosul annulus care îl înconjoară, pentru a rezista tensiunii, forfecării și torsiunii. Stresul în fibrele inelului este de aproximativ 4-5 ori tensiunea aplicată în nucleu [136, 137]. În plus, fibrele inelului se prelungesc cu până la 9% în timpul încărcării prin torsiune, dar aceasta este încă mult sub elongația finală la eșecul de peste 25% [138]. Presiunea din nucleu este de aproximativ 1.5 ori încărcarea externă aplicată pe unitatea de suprafață a discului. Ca atare, nucleul este relativ incompresibil, ceea ce face ca discul intervertebral să fie susceptibil la leziune prin faptul că se umflă sub sarcină - aproximativ 1 mm pe sarcină fiziologică [139]. Pe măsură ce discul degenerează în jurul herniatelor, acesta pierde elasticitatea, compromitând în continuare capacitatea de a comprima. Absorbția șocului nu mai este răspândită sau absorbită uniform de inelul din jur, ceea ce duce la o forță mai mare de forfecare, rotație și tracțiune pe disc și vertebrele adiacente. Severitatea herniatiei discului poate varia de la proeminenta si bombarea discului fara ruptura fibrosului inelar pana la extrudarea discului, caz in care inelul este perforat, ceea ce duce la ruperea structurii.

Dr. Alex Jimenez's Insight
"Ce tip de metode de tratament pot oferi o ușurare eficientă din simptomele durerii cronice ale gâtului?" Simptomele durerii cronice la nivelul gâtului pot fi debilitante și pot afecta în cele din urmă capacitatea fiecărui individ de a-și continua activitățile de zi cu zi. În timp ce durerea gâtului este un simptom comun într-o varietate de leziuni și / sau afecțiuni care afectează coloanei vertebrale cervicale, există și o serie de metode de tratament disponibile pentru a ajuta la ameliorarea durerii la nivelul gâtului. Cu toate acestea, unele tratamente se referă, de asemenea, la stabilizarea coloanei vertebrale cervicale, precum și la vindecarea țesuturilor deteriorate sau rănite. Tratamentul chiropractic este o opțiune terapeutică binecunoscută care a fost demonstrată pentru a ajuta la vindecarea simptomelor durerii la nivelul gurii la sursă, potrivit mai multor studii de cercetare.
Opțiunile de tratament
Există o serie de modalități de tratament pentru gestionarea durerii cronice a gâtului și a instabilității cervicale, incluzând terapia prin injectare, blocurile nervoase, mobilizarea, manipularea, medicina alternativă, terapia comportamentală, fuziunea și agenții farmacologici, cum ar fi AINS și opiaceele. Cu toate acestea, aceste tratamente nu se referă la stabilizarea coloanei vertebrale cervicale sau leziunilor vindecării ligamentului și, prin urmare, nu oferă opțiuni curative pe termen lung. De fapt, injecțiile cu cortizon sunt cunoscute pentru inhibarea, mai degrabă decât pentru promovarea vindecării. După cum sa menționat anterior în această lucrare, majoritatea tratamentelor au arătat dovezi limitate în ceea ce privește eficacitatea lor sau sunt inconsecvente în rezultatele obținute. Într-o revizuire sistematică a literaturii din ianuarie 2000 până în iulie 2012 privind modalitățile fizice pentru durerea gâtului acută până la cronică, sa constatat că acupunctura, terapia cu laser și tracțiunea intermitentă oferă beneficii moderate [5].
Literatura conține multe rapoarte despre terapia cu injecție pentru tratamentul durerii cronice la nivelul gâtului. Injecțiile epidurale interlaminare cervicale, cu sau fără steroizi, pot oferi o îmbunătățire semnificativă a durerii și a funcției pentru pacienții cu hernie de disc cervical și radiculită [140]. Ca urmare a rezultatelor sale pe un an, un studiu controlat randomizat, dublu-orb, a constatat că eficacitatea clinică a blocurilor terapeutice cervicale terapeutice cu sau fără steroizi în tratarea durerii cronice a gâtului de origine articulară a oferit o îmbunătățire semnificativă într-o perioadă din 2 ani [141].
Cu toate acestea, multe alte studii au avut rezultate mai nebuloase. Într-o revizuire sistematică a intervențiilor terapeutice ale articulațiilor fațetelor cervicale, dovezile atât pentru neurotomia de radiofrecvență cervicală, cât și pentru blocurile de ramură medială cervicală sunt corecte, iar pentru injecțiile intraarticulare cervicale cu anestezic local și steroizi, dovezile sunt limitate [142]. Într-o revizuire sistematică corespunzătoare ulterioară, același grup de autori a concluzionat că puterea dovezilor pentru diagnosticarea blocurilor nervoase ale articulației fațetei este bună (~ 75% ameliorarea durerii), dar a afirmat că dovezile sunt limitate pentru blocurile duale (50% până la 74% durere) ameliorare), precum și pentru blocuri simple (50% până la 74% ameliorarea durerii) și (? 75% ameliorarea durerii.) [6]. Într-o altă revizuire sistematică care evaluează injecțiile epidurale interlaminare cervicale, dovezile au indicat faptul că terapia prin injecție a arătat efecte semnificative în ameliorarea durerii cronice intratabile de origine cervicală; specific reliefului pe termen lung, nivelul indicat de dovezi a fost nivelul II-1 [143].
În cazul terapiei manipulative, rezultatele unui studiu randomizat au contrazis ipoteza că exercițiile supravegheate la domiciliu, combinate sau nu cu terapia manuală, pot fi benefice în tratarea durerii cronice nespecifice cronice, comparativ cu lipsa tratamentului [7]. Studiul a constatat că nu au existat diferențe în rezultatele primare sau secundare dintre cele trei grupuri și că nici o schimbare semnificativă în calitatea vieții legate de sănătate nu a fost asociată cu faza preventivă. Participanții la grupul de intervenție combinat nu au avut mai puțină durere sau dizabilitate și nu s-au descurcat mai bine decât participanții din celelalte două grupuri în timpul fazei preventive a procesului. Un alt studiu clinic randomizat care a comparat efectele aplicării mobilizării articulare la niveluri cervicale simptomatice și asimptomatice la pacienții cu dureri cronice nespecifice cronice a fost neconcludent prin faptul că nu a existat o diferență semnificativă în intensitatea durerii imediat după tratamentul între grupuri în timpul perioadei de repaus, vertebrale de palpare [8]. Terapia cu masaj a avut rezultate neconcludente similare. Dovezile au fost raportate ca fiind "nu puternice" [144] într-un studiu randomizat care a comparat grupurile care au primit tratament de masaj pentru durerile la nivelul gâtului comparativ cu cei care citeau o carte de auto-îngrijire, în timp ce un altul a constatat că masajul cupping nu a fost mai eficace decât relaxarea progresivă a mușchilor, - dureri de gât specifice [9]. Acupunctura pare să aibă rezultate mai bune în ameliorarea durerii la nivelul gâtului, dar lasă întrebări cu privire la efectele asupra sistemului nervos autonom, sugerând că punctele de acupunctură au efecte fizice diferite în funcție de locație [145].
Hernia discului cervical este o sursă majoră de durere cronică și durere la nivelul coloanei vertebrale și este în general tratată fie prin intervenții chirurgicale, fie prin injecții epidurale, dar eficacitatea lor continuă să fie discutabilă. Într-un studiu clinic randomizat, dublu-orb, controlat cu pacienți la tratament cu injecții epidurale cu lidocaină sau lidocaină amestecate cu betametazonă, 72% dintre pacienții din grupul anestezic local și 68% dintre pacienții din anestezicul local cu grupul steroid au avut cel puțin o ameliorare cu 50% a durerii și invalidității la 2 ani, ceea ce indică faptul că fie protocolul poate fi benefic în ameliorarea durerii cronice de la hernia discului cervical [146].
Într-o revizuire sistematică a intervențiilor farmacologice pentru durerea gâtului, Peloso și colab. [147] a raportat că, în afara probelor dintr-un studiu al unui mic beneficiu imediat pentru agentul psihopropic clorhidrat de eperison (un relaxant muscular), majoritatea studiilor au avut dovezi metodologice de calitate scăzute până la foarte scăzute. Mai mult, au găsit dovezi împotriva unui beneficiu pe termen lung pentru blocul de ramură mediană a articulațiilor fațete cu steroizi și împotriva unui beneficiu pe termen scurt pentru toxina botulinică-A în comparație cu soluția salină, concluzionând că există o lipsă de dovezi pentru majoritatea intervențiilor farmacologice.
În mod colectiv, aceste intervenții pentru tratamentul durerii cronice la nivelul gâtului pot oferi fiecărei scutiri temporare, dar multe dintre acestea nu se pot vindeca. În afară de aceste opțiuni convenționale de tratament, există medicamente pentru durere și dureri de cap, dar utilizarea lor este controversată deoarece acestea oferă o valoare mică de restaurare și adesea duc la dependență. Dacă instabilitatea comună este o problemă fundamentală care provoacă durere cronică a gâtului și simptomele sale asociate, proloterapia poate fi o abordare a tratamentului care răspunde acestei provocări.
Proloterapia pentru instabilitatea colului uterin
Până în prezent, nu există un consens cu privire la diagnosticul instabilității coloanei cervicale sau la tratamentele tradiționale care ameliorează durerile cronice de gât. În astfel de cazuri, pacienții caută adesea tratamente alternative pentru ameliorarea durerii și a simptomelor. Proterapia este un astfel de tratament destinat bolilor musculo-scheletice acute și cronice, inclusiv celor care provoacă dureri cronice de gât legate de instabilitatea articulațiilor subiacente și de laxitatea ligamentelor (Fig.? 9).
Durerea cronică a gâtului și instabilitatea cervicală sunt deosebit de dificil de tratat atunci când laxitatea ligamentului capsular este cauza, deoarece cartilajul ligamentului este notoriu lent în vindecare din cauza lipsei de alimentare cu sânge. Cele mai multe opțiuni de tratament nu abordează această problemă specifică și, prin urmare, au un succes limitat în furnizarea unui tratament pe termen lung.
Whiplash este un prim exemplu, deoarece duce deseori la laxitatea ligamentelor. Într-o serie de cinci părți care evaluează intensitatea dovezilor care sprijină terapiile WAD, Teasell și colab. [10, 148-151] au raportat că nu există suficiente dovezi care să susțină tratamentul pentru WAD subacute, afirmând că neurotomia radiofrecvenței poate fi cel mai eficient tratament pentru WAD cronic. Mai mult, ele afirmă că imobilizarea cu un guler moale este ineficientă până la punctul de împiedicare a recuperării, spunând că se recomandă o terapie bazată pe activare, o concluzie similară cu cea a lui Hauser et al. [40] Pentru programele WAD cronice, programele de exerciții fizice au fost cele mai eficiente și neinvazive de tratament neurofizic, cele mai eficiente intervenții chirurgicale sau pe bază de injecție, deși dovezile nu au fost suficient de puternice pentru a stabili eficacitatea oricărui tratament [10].
Proterapia este denumită tehnică de injecție regenerativă (RIT) deoarece se bazează pe premisa că procesul de vindecare regenerativă / reparativă constă din trei faze suprapuse: inflamator, proliferativ cu granulare și remodelare cu contracție (Fig.? 10) [152 ]. Tehnica de proloterapie presupune injectarea unei soluții iritante (de obicei o soluție de dextroză / zahăr) la locurile dureroase de atașament a ligamentului și tendonului pentru a produce un răspuns inflamator ușor. Un astfel de răspuns inițiază o cascadă de vindecare care duplică procesul natural de vindecare a țesutului slab vascularizat (ligamente, tendoane și cartilaj) [40, 153]. Procedând astfel, rezistența la tracțiune, elasticitatea, masa și capacitatea portantă a țesuturilor conjunctive colagene devin crescute [152]. Acest lucru se întâmplă deoarece creșterea concentrației de glucoză determină creșteri ale sintezei proteinelor celulare, sintezei ADN-ului, volumului celular și proliferării, toate acestea stimulând dimensiunea ligamentului și rezistența joncțiunii masă și ligament-os, precum și producerea factorilor de creștere, care sunt esențiali. pentru repararea și creșterea ligamentelor [154].
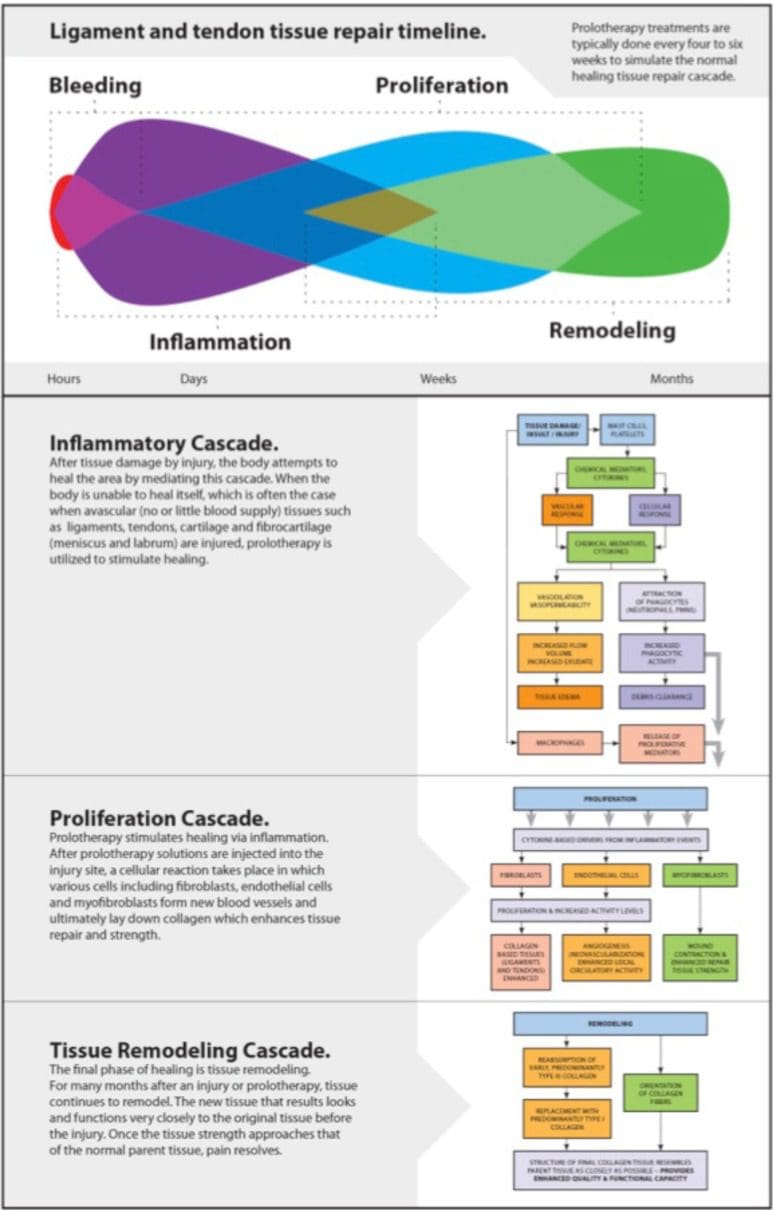
În timp ce cel mai studiat tip de proloterapie este procedeul Hackett-Hemwall care utilizează dextroza ca proliferant, există mai multe alte opțiuni care sunt potrivite, cum ar fi polidocanol, mangan, hormon de creștere uman și zinc. În plus față de procedura Hackett-Hemwall, există o altă procedură numită proloterapie celulară, care implică utilizarea celulelor proprii ale unui pacient din sânge, măduvă osoasă sau țesut adipos ca proliferant pentru a genera vindecare.
Este important de remarcat faptul că proloterapia implică nu numai tratamentul articulațiilor, ci și tendonul asociat și atașamentele ligamentului care le înconjoară; prin urmare, este un mijloc cuprinzător și extrem de eficient de vindecare a rănilor și de rezolvare a durerii. Tehnologia de proloterapie Hackett-Hemwall a fost dezvoltată în 1950-urile și se transformă în medicamente de masă datorită unui număr tot mai mare de studii care au raportat rezultate pozitive [155-158].
Proloterapia are o istorie îndelungată de a fi utilizată pentru leziuni ale țesutului moale de tip "whiplash" ale gâtului. În studii separate, Hackett și colegii săi de la începutul anului au avut rezultate remarcabil de succes în tratarea leziunilor ligamentului; mai mult de 85% dintre pacienții cu simptome legate de leziuni ale ligamentului cervical, inclusiv cei cu cefalee sau WAD, au raportat că au avut o durere reziduală minoră sau simptome asociate după proloterapie [125, 159, 160]. Rezultate asemănătoare favorabile pentru rezolvarea durerii la nivelul gâtului au fost raportate recent de Hauser și colab. [161]. Hooper și colab. au raportat de asemenea o serie de cazuri [162] în care pacienții cu bruiaj au primit injecții intraarticulare (proloterapie) în fiecare zigapofiză (fațet)
scoruri articulare și obținute în mod constant îmbunătățite în indicele de dizabilitate a gâtului (NDI) la 2, 6 și 12 luni după tratament; modificarea medie a indicelui de dizabilitate a gâtului (IND) a fost semnificativă (13.77; p <0.001) la momentul inițial față de 12 luni. Specific instabilității colului uterin, Centeno și colab. [163] au efectuat proloterapie fluoroscopică ghidată și au raportat că stabilizarea coloanei cervicale cu proloterapie este corelată cu ameliorarea simptomelor, așa cum este descris în lecturile orbite pre și post radiografice. Proloterapia s-a dovedit a fi eficientă și pentru alte leziuni ligamentare, incluzând spatele inferior, [164-166] genunchiul, [167-169] și alte articulații periferice, [170-172], precum și condițiile congenitale de laxitate a ligamentului sistemic [173].
Dovezile că proloterapia induce repararea ligamentelor și a altor structuri de țesuturi moi au fost raportate atât în studii pe animale, cât și în cele umane. Studiul efectuat pe animale efectuat de Hackett [174] a demonstrat că proliferarea și întărirea tendoanelor au apărut, în timp ce Liu și asociații [175] au descoperit că injecțiile de proloterapie la ligamentele de iepure au sporit masa ligamentală (44%), grosimea (27%), (28%) pe o perioadă de șase săptămâni. Într-un studiu pe subiecți umani, Klein și colab. [176] a utilizat microscopia electronică și a constatat o creștere medie a diametrului ligamentului de la 0.055 μm la 0.087 μm după proloterapie, așa cum se arată în biopsiile ligamentelor sacroli-al posterior. Ei au găsit, de asemenea, o orientare ligamentului liniar similar cu ceea ce se găsește în ligamentele normale. Într-un studiu de caz, Auburn, et al. [177] a documentat o creștere cu 27% a mărimii ligamentului iliol după proloterapie, prin ultrasunete.
Studiile au fost de asemenea publicate cu privire la utilizarea proloterapiei pentru rezolvarea durerii cronice [152, 178, 179], precum și pentru afecțiunile specifice legate de instabilitatea articulară a coloanei vertebrale cervicale [163, 180] În propria noastră clinică de durere am utilizat proloterapia cu succes pe pacienții care au avut dureri cronice în umăr, cot, spate, șold și genunchi [181-186].
Concluzie
Ligamentele capsulare sunt principalele structuri de stabilizare a articulațiilor fațetului din coloana cervicală și au fost implicate ca o sursă majoră de durere cronică la nivelul gâtului. O astfel de durere reflectă adesea o stare de instabilitate a coloanei vertebrale cervicale și este un simptom comun pentru o serie de afecțiuni, cum ar fi hernia discului, spondiloza cervicală, leziunea whiplash și tulburarea asociată cu whiplash, sindromul postconcussion, insuficiența vertebrobazilară și sindromul Barré-Liéou.
Când ligamentele capsulare sunt rănite, ele devin alungite și prezintă o laxitate, ceea ce determină o mișcare excesivă a vertebrelor cervicale. În coloana vertebrală superioară cervicală (C0-C2), aceasta poate provoca simptome precum iritarea nervilor și insuficiența vertebrobazilară, cu vertij asociat, tinitus, amețeli, dureri de cap, dureri ale brațelor și migrene. În coloana cervicală inferioară (C3-C7), aceasta poate provoca spasme musculare, crepitații și / sau parestezii în plus față de durerile cronice ale gâtului. În ambele cazuri, prezența mișcării excesive între două vertebre cervicale adiacente și aceste simptome asociate este descrisă ca instabilitate cervicală.
Prin urmare, propunem ca, în multe cazuri de durere cronică a gâtului, cauza poate fi instabilitatea articulară care se află sub acțiunea laxității ligamentului capsular. Mai mult, susținem că utilizarea unei proloterapii cuprinzătoare Hackett-Hemwall pare să fie un tratament eficient pentru durerea cronică a gâtului și instabilitatea cervicală, mai ales atunci când este cauzată de laxitatea ligamentelor. Tehnica este sigură și relativ neinvazivă, precum și eficace în ameliorarea durerii cronice a gâtului și a simptomelor sale asociate. Încercările clinice randomizate suplimentare și mai multe cercetări în ceea ce privește utilizarea acesteia vor fi necesare pentru a verifica potențialul de a inversa laxitatea ligamentelor și de a corecta instabilitatea cervicală asociată.

Mulţumiri
Nu a fost declarat nici unul.
Conflictul de interese
Doamna Woldin și doamna Sawyer nu au nimic de spus. Dr. Hauser și doamna Steilen declară că efectuează proloterapie la Caring Medical Rehabilitation Services.

Dr. Alex Jimenez's Insight
"Am fost diagnosticată cu o tulburare asociată cu whiplash după ce am raportat simptome dureroase ale gâtului după un accident de mașină. Ce formă de îngrijire mă poate ajuta să gestionez simptomele persistente? " Pentru a gestiona simptomele durerii cronice ale gâtului, nu numai că este esențial să solicitați asistență medicală imediată de la profesioniștii din domeniul sănătății, de asemenea important să înțelegeți mecanismul vătămării din spatele simptomelor persistente. Tulpinile, ligamentele și alte structuri care înconjoară coloana vertebrală a colului uterin, cum ar fi articulațiile fațetă, se pot deteriora sau răni în timpul unui accident auto, iar îngrijirea lor trebuie să fie consecventă pentru a obține o recuperare globală. Mulți profesioniști din domeniul sănătății pot oferi pacienților orientări individualizate privind gestionarea tulburărilor asociate cu whiplash și dureri cronice ale gâtului.
Faza cinematică mișcată și mecanismele lezării în timpul simptomelor
Abstract
Design de studiu: Factorii kinematici articulati ai fetei si tulpinile ligamentului capsular au fost evaluati in timpul whiplash-ului simulat al specimenelor colului uterin intreg cu replicare a fortei musculare.
obiective: Pentru a descrie cinematica articulațiilor fațetului, inclusiv compresia articulațiilor fațete și alunecarea articulațiilor fațetate, și pentru a cuantifica tulpina vârfului ligamentului capsular în timpul whiplash-ului simulat.
Rezumatul datelor de fond: Studiile clinice au implicat articulația fațetă ca o sursă de durere cronică la nivelul gâtului la pacienții cu colită. Anterior, studiile biomecanice in vivo și in vitro au evaluat compresia articulațiilor fațetului și tulpina ligamentului capsular excesiv ca mecanisme potențiale de vătămare. Nici un studiu nu a evaluat comprehensiv compresia articulațiilor fațete, alunecarea articulațiilor fațetate și tulpina ligamentului capsular la toate nivelurile cervicale în timpul accelerărilor multiple de simulare a whiplash.
Metode: Ansamblurile de coloanei vertebrale cervicale cu model de replicare a forței musculare și o sanie traumatică de tip bench-top au fost folosite într-un protocol de traumatism incremental pentru a simula șocul de creștere a severității. S-au calculat compresia îmbinărilor fatetelor articulare (deplasarea suprafeței superioare a fațetei către suprafața inferioară a fatetei), alunecarea îmbinării fațade (deplasarea suprafeței feței superioare de-a lungul suprafeței inferioare a fatetei) și tulpinile ligamentului capsular, comparativ cu limitele fiziologice determinate în timpul intact flexibilitate de testare.
Rezultate: Compresia vârfului articulației fațetei a fost cea mai mare la C4-C5, atingând maximum 2.6 mm în timpul simulării de 5 g. Creșteri peste limitele fiziologice (P <0.05) au fost observate inițial în timpul simulării de 3.5 g. În general, culorile vârfurilor articulare ale ligamentului capsular și ale ligamentului capsular au fost cele mai mari în coloana cervicală inferioară și au crescut odată cu accelerarea impactului. Tulpina ligamentului capsular a atins maximum 39.9% la C6-C7 în timpul simulării de 8 g.
Concluzii: Componentele de îmbinare facială pot fi expuse riscului de vătămare din cauza compresiei articulațiilor fațetate în timpul accelerărilor la impact 3.5 g și mai sus. Ligamentele capsulare sunt expuse riscului de leziune la accelerații mai mari.
Tratamentul tulburărilor asociate durerii la nivelul gâtului și afecțiunilor asociate bolii: o orientare clinică
Abstract
Obiectiv: Obiectivul a fost de a elabora o orientare clinică privind gestionarea tulburărilor asociate cu durerea gâtului (NAD) și a tulburărilor asociate cu whiplash (WAD). Această orientare înlocuiește instrucțiunile 2 anterioare privind chiropractica pe NAD și WAD.
Metode: Evaluările sistematice pertinente privind domeniile tematice 6 (educație, îngrijire multimodală, exerciții fizice, dizabilități la locul de muncă, terapie manuală, modalități pasive) au fost evaluate utilizând un instrument de evaluare a evaluărilor sistematice (AMSTAR) și date extrase din studii controlate randomizate controlate. Am inclus riscul de scoruri de părtinire în Evaluarea, dezvoltarea și evaluarea recomandărilor. Profilurile de evidență au fost utilizate pentru a rezuma judecățile privind calitatea dovezilor, detaliile efectelor relative și absolute și recomandările legate de elementele justificative. Panoul de orientare a considerat echilibrul dintre consecințele dorite și nedorite. Consensul a fost realizat folosind un Delphi modificat. Orientarea a fost revizuită de către un comitet extern multidisciplinar (medical și chiropractic) al 10.
Rezultate: Pentru durerea de gât cu debut recent (0-3 luni), vă sugerăm să oferiți îngrijire multimodală; manipulare sau mobilizare; exerciții la domiciliu cu mișcare la distanță sau terapie manuală multimodală (pentru clasele I-II NAD); exercițiu de întărire gradat supravegheat (gradul III NAD); și îngrijirea multimodală (gradul III WAD). Pentru durerile persistente (> 3 luni) de gât, vă sugerăm să oferiți îngrijire multimodală sau autogestionare a stresului; manipularea cu terapia țesuturilor moi; masaj cu doze mari; exercițiu de grup supravegheat; yoga supravegheată; exerciții de întărire supravegheate sau exerciții la domiciliu (clasele I-II NAD); îngrijire multimodală sau sfaturi ale medicului (clasele I-III NAD); și exerciții supravegheate numai cu sfaturi sau sfaturi (clasele I-II WAD). Pentru lucrătorii cu dureri persistente la nivelul gâtului și umărului, dovezile susțin antrenamente mixte supravegheate și nesupravegheate de forță de intensitate ridicată sau sfaturi numai (clasele I-III NAD).
Concluzii: O abordare multimodală, care include terapia manuală, consilierea de auto-gestiune și exercițiul fizic, este o strategie eficientă de tratament atât pentru durerea de gât recentă, cât și pentru durerile persistente.
Drepturi de autor © 2016. Publicat de Elsevier Inc.
Cuvinte cheie: Chiropractic; Managementul bolilor; Tulburări musculoscheletice; Dureri de gat; Ghid practic; Intervenție terapeutică; Tulburări ale rănii
În concluzie, durerea cronică a gâtului, în special cea care rezultă din tulburările asociate whiplash, poate fi tratată folosind metode de tratament care se concentrează asupra reabilitării structurilor complexe care înconjoară coloana vertebrală cervicală. Mai mult, prin înțelegerea durerii cronice a gâtului, deoarece se referă la instabilitatea cervicală, precum și la impactul său asupra laxității ligamentului capsular, pacienții pot căuta un tratament adecvat pentru tipul de durere cronică a gâtului, inclusiv biciuirea. Informație menționată de Centrul Național pentru Biotehnologii Informaționale (NCBI). Domeniul de aplicare a informațiilor noastre este limitat la chiropractic, precum și la rănile și condițiile coloanei vertebrale. Pentru a discuta subiectul, vă rugăm să ne adresați Dr. Jimenez sau să ne contactați la 915-850-0900 .
Curățat de Dr. Alex Jimenez
1. Childs J, Cleland J, Elliott J, și colab. Glandele de durere pe gât, orientate spre practicile clinice legate de clasificarea internațională a funcționării, dizabilității și sănătății din secțiunea ortopedică a Asociației Americane de Terapie Fizică. J Orthop Sports Phys Ther. 2008; 38 (9): A1-34. [PubMed]
2. Côté P, Cassidy JD, Carroll LJ, Kristman V. Incidența anuală și evoluția durerii la nivelul gâtului în populația generală a unui studiu de cohortă bazat pe populație. Durere. 2004; 112 (3): 267-73. [PubMed]
3. Hogg-Johnson S, van der Velde G, Carroll LJ, și colab. Povara și factorii determinanți ai durerii la nivelul gâtului în populația generală. Eur Spine J. 2008; 17 (Suppl 1): 39-51.
4. Childs JD, Fritz JM, Flynn TW și colab. O regulă de predicție clinică pentru identificarea pacienților cu durere la nivelul spatelui cel mai probabil să beneficieze de manipularea coloanei vertebrale un studiu de validare. Ann Intern Med. 2004; 141 (12): 920-8. [PubMed]
5. Graham N, Gross AR, Carlesso LC și colab. ICON. O prezentare ICON privind modalitățile fizice pentru durerea gâtului și tulburările asociate. Deschideți Orthop J. 2013; 7 (Suppl 4): 440-60. [Articol gratuit PMC] [PubMed]
6. Onyewu O, Manchikanti L, Falco FJE și colab. O actualizare a evaluării preciziei și utilității discografiei cervicale în durerile cronice ale gâtului. Medic de durere. 2012; 15: E777-806. [PubMed]
7. Martel J, Dugas C, Dubois JD, Descarreaux M. Un studiu controlat randomizat al manipulării spinale preventive cu și fără un program de exerciții fizice pentru pacienții cu dureri cronice la nivelul gâtului. BMC Musculoskelet Disord. 2011; 12: 41. [Articol gratuit PMC] [PubMed]
8. Aquino RL, Caires PM, Furtado FC, Loureiro AV, Ferreira PH, Ferreira ML. Aplicarea mobilizării articulare la diferite niveluri vertebrale cervicale nu influențează reducerea imediată a durerii la pacienții cu dureri cronice ale gâtului, un studiu clinic randomizat. J Manual Manipulative Ther. 2009; 17 (2): 95-100. [Articol gratuit PMC] [PubMed]
9. Lauche R, Materdey S, Cramer H, și colab. Eficacitatea masajului cupping la domiciliu în comparație cu relaxarea progresivă a mușchilor la pacienții cu dureri cronice la nivelul gâtului - un studiu controlat, randomizat. Plus unu. 2013; 8 (6): e65378. [Articol gratuit PMC] [PubMed]
10. Teasell RW, McClure JA, Walton D, și colab. O sinteză de cercetare a intervențiilor terapeutice pentru tulburarea asociată cu whiplash (WAD): partea 1 - prezentare generală și rezumat. Pain Res Manage. 2010; 15 (5): 287-94. [Articol gratuit PMC] [PubMed]
11. Murphy DR, Hurwitz EL. Aplicarea unui ghid de diagnostic clinic pe baza de diagnostic la pacienții cu dureri de gât. Chiropr Manual Ther. 2011; 19: 19. [Articol gratuit PMC] [PubMed]
12. Suzuki F, Fukami T, Tsuji A, Takagi K, Matsuda M. Discrepanțe ale constatărilor RMN între pozițiile recente și cele drepte în leziunea atlantoaxială. Raportul a două cazuri. Eur Spine J. 2008; 17 (Suppl 2): S304-7. [Articol gratuit PMC] [PubMed]
13. Röijezon U, Djupsjöbacka M, Björklund M, Häger-Ross C, Grip H, Liebermann DG. Cinematica rotației cervicale rapide la persoanele cu dureri cronice la nivelul gâtului, un studiu transversal și de fiabilitate. BMC Musculoskelet Disord. 2010; 11: 22. [Articol gratuit PMC] [PubMed]
14. Gelalis ID, Christoforou G, Arnaoutoglou CM, Politis AN, Manoudis G, Xenakis TA. Misdiagnosed bilateral C5-C6 dislocare care cauzează instabilitate coloanei cervicale un raport de caz. Cazuri J. 2009; 2: 6149. [Articol gratuit PMC] [PubMed]
15. Taylor M, Hipp JA, Gertzbein SD, Gopinath S, Reitman CA. Acord de observator în evaluarea razelor X de flexie-extensie a coloanei vertebrale cervicale, cu și fără utilizarea măsurătorilor cantitative ale mișcării intervertebrale. Coloana J. 2007; 7 (6): 654-8. [Articol gratuit PMC] [PubMed]
16. Windsor RE. Anatomia coloanei vertebrale. http: //emedicine.medscape. com / article / 1948797-overview # a30 [Accesat aprilie 14. 2014.
17. Driscoll DR. Caracteristicile anatomice și biomecanice ale structurilor ligamentului cervical superior. J Manipulative and Physiol Ther. 1987; 10 (3): 107-10. [PubMed]
18. Cusick JF, Yoganandan N. Biomecanica părții coloanei cervicale 4: leziuni majore. Clin Biomech. 2002; 17 (1): 1-20. [PubMed]
19. Nachemson A. Influența mișcărilor coloanei vertebrale a presiunii lombare intradiscale asupra tensiunilor de întindere din fibrarul inelar. Acta Orthop Scan. 1963; 33: 183-207. [PubMed]
20. Zak M, Pezowicz C. Secțiuni spinale și variații regionale ale proprietăților mecanice ale inelului fibros supus încărcării la tracțiune. Acta Bioeng Biomech. 2013; 15 (1): 51-9. [PubMed]
21. Mercer S, Bogduk N. Ligamentele și anularul fibrosus al discurilor intervertebrale cervicale adulte umane. Coloana vertebrală (Phila Pa 1976). 1999; 24 (7): 619-28. [PubMed]
22. Kuri J, Stapleton E. Coloana vertebrală la proces concepte medicolegale practice despre coloana vertebrală. http: //books.google.com/books?id=Gi6w jdftC7cC & pg = PA12 & lpg = PA12 & dq = col uterin + coloana vertebrală + procese + transversale & sursă = bl & ots = tboGEQAnuB & sig = Vi4bIDA24bLxGWWEivgAmmlETFo & hl = en & sa = X & ei = X & EXY % 0transverse% 6processes & f = false [Accesat pe 20 aprilie 20.
23. Jaumard N, Welch WC, Winkelstein BA. Spațială biomecanică a articulației fetale și mecanotransducție în condiții normale, prejudiciu și degenerative. J Biomech Eng. 2011; 133 (7): 071010. [Articol gratuit PMC] [PubMed]
24. Volle E. Diagnosticarea imaginii prin rezonanță magnetică funcțională a traumei țesuturilor moi la articulațiile și ligamentele craniocervicale. Int Tinitus J. 2000; 6 (2): 134-9. [PubMed]
25. Pal GP, RV Routal, Saggu KG. Orientarea fatetelor articulare ale articulațiilor zigapofile la nivelul regiunii toracice și superioare. J Anat. 2001; 198 (Pt 4): 431-41. [Articol gratuit PMC] [PubMed]
26. Quinn KP, Lee KE, Ahaghotu CC, Winkelstein BA. Modificările structurale ale potențialului ligamentului capsular al feței cervicale contribuie la durerea după încărcarea subfiltrului. Stapp Crash de mașină J. 2007; 51: 169-87. [PubMed]
27. Panjabi MM, Bibu K, Cholewicki J. Whiplash leziuni și potențialul de instabilitate mecanică. Eur Spine J. 1998; 7: 484-92. [Articol gratuit PMC] [PubMed]
28. Zdeblick TA, Abitbol JJ, Kunz DN, McCabe RP, Garfin S. Stabilitatea cervicală după rezecția secvențială a capsulei. Coloana vertebrală (Phila Pa 1976). 1993; 18: 2005-8. [PubMed]
29. Rasoulinejad P, McLachlin SD, Bailey SI, Gurr KR, Bailey CS, Dunning CE. Importanța complexului posterior al osteoligamentului la stabilitatea coloanei cervicale subaxiale în raport cu o leziune unilaterală a fațetei. Coloana J. 2012; 12 (7): 590-5. [PubMed]
30. Ivancic PC, MP Coe, Ndu AB, et al. Proprietăți mecanice dinamice ale ligamentelor intactă ale coloanei vertebrale cervicale umane. Coloana J. 2007; 7 (6): 659-65. [Articol gratuit PMC] [PubMed]
31. DeVries NA, Gandhi AA, Fredericks DC, Grosland NM, Smucker JD. Analiza biomecanică a coloanei vertebrale de col uterin intact și destabilizată. Coloana vertebrală (Phila Pa 1976). 2012; 37 (16): E957-63. [PubMed]
32. Crisco JJ, 3rd, Oda T, Panjabi MM, Bueff HU, Dvorák J, Grob D. Transecțiile ligamentelor capsulare C1-C2 în coloana vertebrală cadaverică. Coloana vertebrală (Phila Pa 1976). 1991; 16: S474-9. [PubMed]
33. Nadeau M, McLachlin SD, Bailey SI, Gurr KR, Dunning CE, Bailey CS. O evaluare biomecanică a leziunilor țesuturilor moi în coloana vertebrală a colului uterin după o leziune facială unilaterală. J Joint Surg. 2012; 94 (21): e156. [PubMed]
34. Frank CB. Structura ligandului, fiziologia și funcția. J Musculoskelet Neuronal Interact. 2004; 4 (2): 199-201. [PubMed]
35. Chen HB, Yang KH, Wang ZG. Biomecanica prejudiciului cauzat de whiplash. Chin J Traumatol. 2009; 12 (5): 305-14. [PubMed]
36. Boswell MV, Colson JD, Sehgal N, Dunbar EE, Epter R. Revizuirea sistematică a intervențiilor terapeutice în articulațiile fetale în durerile cronice ale coloanei vertebrale. Medic de durere. 2007; 10 (1): 229-53. [PubMed]
37. Aprill C, Bogduk N. Prevalența durerii articulare cervicale a zigapofizei o primă aproximare. Coloana vertebrală (Phila Pa 1976). 1992; 17: 744-7. [PubMed]
38. Barnsley L, Lordul SM, Wallis BJ, Bogduk N. Prevalența durerii articulare zigapofazice cervicale, după ce s-au produs bruiaj. Coloana vertebrală (Phila Pa 1976). 1995; 20: 20-5. [PubMed]
39. McLain RF. Finalizările mecanoreceptorului în îmbinările feței cervicale umane. Iowa Orthop J. 1993; 13: 149-54. [Articol gratuit PMC] [PubMed]
40. Hauser RA, Dolan EE, Phillips HJ, Newlin AC, Moore RE Woldin BA. Ligament prejudiciu și vindecarea o revizuire a diagnosticului clinic curent și terapeutică. Deschideți Rehabil J. 2013; 6: 1-20.
41. Bergmann TF, Peterson DH. Principii și proceduri de chiropractică, ediția 3rd. New York Mobby Inc. 1993
42. Jónsson H, Jr, Bring G, Rauschning W, Sahlstedt B. Leziuni craniene ascunse ale coloanei vertebrale la victimele accidentelor rutiere cu fracturi craniene. J Disfonie spinală. 1991; 4 (3): 251-63. [PubMed]
43. van Mameren H, Drukker J, Sanches H, Beursgens J. Mișcarea coloanei vertebrale cervicale în planul sagital (I) a mișcării mișcărilor efectiv realizate, un studiu cinematografic cu raze X. Eur J Morphol. 1990; 28 (1): 47-68. [PubMed]
44. van Mameren H, Sanches H, Beursgens J, Drukker J. Mișcarea coloanei vertebrale cervicale în pozițiile planului sagital II ale centrelor de rotație instantanee medii segmentate - un studiu cineradiografic. Coloana vertebrală (Phila Pa 1976). 1992; 17 (5): 467-74. [PubMed]
45. Bogduk N, Mercer S. Biomecanica coloanei cervicale 1: cinematica normala. Clin Biomech. 2000; 15 (9): 633-48. [PubMed]
46. Radcliff K, Kepler C, Reitman C, Harrop J, Vaccaro A. CT și diagnosticul MRI bazat pe dislocări craniocervicale rolul ligamentului occipitoatlantal. Clin Orthop Rel Res. 2012; 70 (6): 1602-13. [Articol gratuit PMC] [PubMed]
47. Hino H, Abumi K, Kanayama M, Kaneda K. Analiza mișcării dinamice a coloanei vertebrale cervicale normale și instabile utilizând studiul in vivo cineradiography.an. Coloana vertebrală (Phila Pa 1976). 1999; 24 (2): 163-8. [PubMed]
48. Dvorak J, Penning L., Hayek J, Panjabi MM, Grob D, Zehnder R. Diagnosticul funcțional al coloanei vertebrale cervicale folosind tomografia computerizată. Neuroradiologie. 1988; 30: 132-7. [PubMed]
49. Antinnes J, Dvorak J, Hayek J, Panjabi MM, Grob D. Valoarea tomografiei computerizate funcționale în evaluarea leziunii țesutului moale în coloana vertebrală superioară cervicală. Eur Spine J. 1994; 3: 98-101. [PubMed]
50. Wilberger JE, Maroon JC. Occultă instabilitate ligamentală cervicală posttraumatică. J Disfonie spinală. 1990; (2): 156-61. [PubMed]
51. Levine A, Edwards CC. Leziunile traumatice ale complexului occipitoatlantoaxial. Clin Orthop Rel Res. 1989; 239: 53-68. [PubMed]
52. Chang H, Gilbertson LG, Goel VK, Winterbottom JM, Clark CR, Patwardhan A. Răspunsul dinamic al occipito-atlanto-axialului (C0-C1-C2): complex în rotația axială dreaptă. J Orthop Res. 1992; 10 (3): 446-53. [PubMed]
53. Goel VK, Winterbottom JM, Schulte KR, Chang H, și colab. Laximitatea lagitimă în cadrul complexului C0-C1-C2.Aparatul de rotație al cuplului axial până la defectare. Coloana vertebrală (Phila Pa 1976). 1990; 5 (10): 990-6. [PubMed]
54. Goel VK, Clark CR, Gallaes K, Liu YK. Momentele de rotație ale complexului ligamentos occipito-atlanto-axial. J Biomech. 1988; 21 (8): 673-80. [PubMed]
55. Quinn KP, Winkelstein BA. Efectul ligamentului capsular al feței cervicale definește pragul de vătămare și durerea gâtului mediată în comun. J Biomech. 2007; 40 (10): 2299-306. [PubMed]
56. Winkelstein BA, Santos DG. Un ligament capsular fațet intact modulează sensibilitatea comportamentală și activarea gliului vertebral produsă de tensiunea articulară a frotiului cervical. Coloana vertebrală (Phila Pa 1976). 2008; 33 (8): 856-62. [PubMed]
57. Stemper BD, Yoganandan N, Pintar FA. Efectele posturii anormale asupra alungirilor ligamentului capsular într-un model computational supus încărcării cu bule. J Biomech Eng. 2005; 38 (6): 1313-23. [PubMed]
58. Ivancic PC, Ito S, Tominaga Y și colab. Cicatricea cauzează creșterea laxității ligamentului capsular cervical. Clin Biomech. 2008; 23 (2): 159-65. [Articol gratuit PMC] [PubMed]
59. IASP Durerea coloanei vertebrale, secțiunea 1: sindroamele durerii spinale și radiculare. http: //www.iasp-pain.org/AM/Template.cfm?Section=Classification _of_Chronic_Pain & Template = / CM / ContentDisplay.cfm & ContentID = 16268. Accesat la 25 noiembrie 2013.
60. Argenson C, Lovet J, Sanouiller JL, de Peretti F. Deplasarea traumatică rotativă a coloanei cervicale inferioare. Coloana vertebrală (Phila Pa 1976). 1988; 3 (7): 767-73. [PubMed]
61. Tominaga Y, Maak TG, PC Ivancic, Panjabi MM, Cunningham BW. Capul inversat provoacă un impact dinamic, care implică îngrădirea cervicală intervertebrală pentru înrăutățirea ganglionului și rănirea rădăcinii nervoase. J Neurosurg coloanei vertebrale. 2006; 4: 380-7. [PubMed]
62. Caridi JM, Pumberger M, Hughes AP. Radiculopatia cervicală. HSS J. 2011; 7 (3): 265-72. [Articol gratuit PMC] [PubMed]
63. Kirkaldy-Willis HF, Farfan HF. Instabilitatea coloanei vertebrale lombare. Clin Orthop Rel Res. 1982; (165): 110-23. [PubMed]
64. Voorhies RM. Recunoașterea spondilozelor cervicale, diagnosticul diferențial și managementul. Ochsner J. 2001; 3 (2): 78-84. [Articol gratuit PMC] [PubMed]
65. Binder AI. Spondiloza cervicală și durerea la nivelul gâtului. BMJ. 2007; 334: 527-31. [Articol gratuit PMC] [PubMed]
66. Aker PD, Gross AR, Goldsmith CH, Peloso P. Managementul conservator al durerii gâtului mecanic, sistematică și meta-analiză. BMJ. 1996; 313: 1291-6. [Articol gratuit PMC] [PubMed]
67. McCormack BM, Weinstein PR. Spondiloza cervicală și o actualizare. West J Med. 1996; 165: 43-51. [Articol gratuit PMC] [PubMed]
68. Peng BG, Hou SX, Shi Q, Jia LS. Relația dintre calcificarea plăcii finale a cartilajului și degenerarea discului, un studiu experimental. Chin Med J. 2001; 114: 308-12. [PubMed]
69. Mauro A, Eisenstein SM, Little C și colab. Sunt modelele animale utile pentru studiul tulburărilor/degenerării discului uman? Eur Spine J. 2008;17: 2–19. [Articol gratuit PMC] [PubMed]
70. Oxland TR, Panjabi MM, EP de Sud, Duranceau JS. O bază anatomică pentru instabilitatea coloanei vertebrale un model de traumă porcină. J Orthop Res. 1991; 9 (3): 452-62. [PubMed]
71. Wang JY, Shi Q, Lu WW și colab. Degenerarea discului intervertebral cervical, indusă de forțele dinamice și statice dezechilibrate, un nou model de șobolan in vivo. Coloana vertebrală (Phila Pa 1976) 2006; Jun 15; 31: 1532-38. [PubMed]
72. Schulte K, Clark CR, Goel VK. Cinematica coloanei cervicale după discectomie și stabilizare. Coloana vertebrală (Phila Pa 1976). 1989; (10): 1116-21. [PubMed]
73. Kelly MP, Mok JM, Frisch RF, Tay BK. Mișcarea segmentului adiacent după discectomia anterioară a colului uterin și fuziunea versus analiza artroplastică a discului cervical total prodisc-c dintr-un studiu randomizat, controlat. Coloana vertebrală (Phila Pa 1976) 2011; 36 (15): 1171-9. [PubMed]
74. Bydon M, Xu R, Macki M, și colab. Boala segmentară adiacentă după discectomia anterioară a colului uterin și fuziunea într-o serie mare. Neurochirurgie. 2014; 74: 139-46. [PubMed]
75. Song JS, Choi BW, Song KJ. Factorii de risc pentru dezvoltarea bolii segmentate adiacente în urma artrodei cervicale anterioare pentru compararea bolii cervicale degenerative între metodele de fuziune. J Clin Neurosci. 2014; 21 (5): 794-8. [PubMed]
76. Johansson BH. Semnele de rănire în lanț pot fi vizibile prin imagistica prin rezonanță magnetică funcțională. Pain Res Manage. 2006; 11 (3): 197-9. [Articol gratuit PMC] [PubMed]
77. Swinkels RA, Oostendorp RA. Factor de instabilitate cervicală superioară sau ficțiune. J Manip Physiol Ther. 1996; 19 (3): 185-94. [PubMed]
78. Barnsley L, Lordul S, rănirea lui Bogduk N. Whiplash. Durere. 1994; 58: 283-307. [PubMed]
79. Spitzer WO, Skovron ML, Salmi LR și colab. Monografia științifică a grupului de lucru Quebec privind tulburările asociate cu whiplash redefinește "whiplash" și gestionarea acestuia. Coloana vertebrală (Phila Pa 1976). 1995; 20 (8) Suppl: 1S-73. [PubMed]
80. Kaere BR, Krakenes J, Albrektsen G, Wester K. Poziția capului și direcția de impact în asociațiile de leziuni ale coloanei vertebrale cu leziunile verificate de MRI ale ligamentelor și membranelor din coloana vertebrală superioară a colului uterin. J Neurotrauma. 2005; 22 (11): 1294-302. [PubMed]
81. Falco FJ, Erhart S, Wargo BW și colab. Analiza sistematică a utilității diagnostice și a eficacității terapeutice a intervențiilor articulare cervicale. Medic de durere. 2009; 12 (2): 323-44. [PubMed]
82. Winkelstein BA, Nightingale RW, Richardson WJ, Myers BS, editori. Procesul de la Conferința de Crash a 43rd Stapp. Saniego CA .: 1999. Mecanismul articulației fetale de col uterin se aplică la traumatisme bruște.
83. Lee DJ, Winkelstein BA. Răspunsul la insuficiență a ligamentului capsular de col uterin uman în timpul reluării articulației fațade. J Biomech. 2012; 45 (14): 2325-9. [PubMed]
84. Bogduk N, Yoganandan N. Biomecanica părții coloanei cervicale 3: leziuni minore. Clin Biomech. 2001; 16 (4): 267-75. [PubMed]
85. Lordul SM, Barnsley L., Wallis BJ, Bogduk N. Prevalența durerii cronice cronice a articulațiilor zig-gafosiale după whiplash. Coloana vertebrală (Phila Pa 1976). 1995; 20 (1): 20-5. [PubMed]
86. Lee KE, Davis MB, Mejilla RM, Winkelstein BA. In vivo, implicațiile mecanice ale distrugerii capselor cervicale ale capsulei pentru durerile de col uterin și gât. Stapp Crash de mașină J. 2004; 48: 373-95. [PubMed]
87. Tominaga Y, Ndu AB, Coe MP și colab. Valoarea ligamentului la nivelul gâtului este scăzută în urma traumatismului bruiaj. BMC Musculoskelet Disord. 2006; 7: 103. [Articol gratuit PMC] [PubMed]
88. Stokes IA, Frymoyer JW. Mișcări segmentare și instabilitate. Coloana vertebrală (Phila Pa 1976). 1987; 7: 688-91. [PubMed]
89. Stokes IA, Iatridis JC. Condiții mecanice care accelerează supraîncărcarea degenerării discului intervertebral față de imobilizare. Coloana vertebrală (Phila Pa 1976). 2004; 29: 2724-32. [PubMed]
90. Veres SP, Robertson PA, Broom ND. Influența torsiunii asupra herniei discului când este combinată cu flexia. Eur Spine J. 2010; 19: 1468-78. [Articol gratuit PMC] [PubMed]
91. Winkelstein BA, Nightingale RW, Richardson WJ, Myers BS. Capsula frotiului cervical și rolul său în traumatismele craniene cauzează o investigație biomecanică. Coloana vertebrală (Phila Pa 1976). 2000; 25 (10): 1238-46. [PubMed]
92. Siegmund GP, Myers BS, Davis MB, Bohnet HF, Winkelstein BA. Dovezile mecanice ale leziunii capselor cervicale în timpul coapsei au arătat un studiu cadaveric care folosea forța combinată de forfecare, comprimare și extensie. Coloana vertebrală (Phila Pa 1976). 2001; 26 (19): 2095-101. [PubMed]
93. Siegmund GP, Davis MB, Quinn KP și colab. Pozițiile orientate în față cresc riscul de leziune a capului la nivelul frotiului cervical în timpul șocului. Coloana vertebrală (Phila PA 1976). 2008; 33 (15): 1643-9. [PubMed]
94. Storvik SG, Stemper BD. Rotirea axială a capului mărește tulpinile ligamentului capsular al articulației fațetă în impactul spate al autovehiculului. Med Bio Eng Comput. 2011; 49 (2): 153-61. [PubMed]
95. Centrele pentru controlul bolilor Prevenirea leziunilor și controlul leziunilor traumatice ale creierului. http: //www.cdc.gov/TraumaticBrainInjury/statistics. html [Accesat pe 4 martie 2014.
96. Centrele pentru controlul bolilor Concussion.facts pentru broșura medicilor. http: //www.cdc.gov/concussion/HeadsUp/physicians_too l_kit.html [A accesat martie 4. 2014.
97. Giza C, Hovda D. Cascada neurometabolică a contuziei. J Athl Train. 2001; 36: 228-35. [Articol gratuit PMC] [PubMed]
98. Cuccurullo S, Elovic E, Baerga E, Cuccurullo S, editori. Demos Medical Publishing: New York; 2004. Leziuni cerebrale traumatice ușoare și sindrom postconcussive Medicina fizică și revizuirea reabilitării consiliului.
99. Leddy J, Sandhu H, Sodhi V, Baker J, Willer B. Reabilitarea sindromului de comoție și post-comoție. Sănătate sportivă. 2012; 4 (2): 147-54. [Articol gratuit PMC] [PubMed]
100. ICD-10, Clasificarea statistică internațională a bolilor și a problemelor de sănătate conexe 10th revision. Organizatia Mondiala a Sanatatii. [PubMed]
101. Boake C, McCauley SR, Levin HS, și colab. Criterii de diagnosticare a sindromului postconcussion după leziuni cerebrale traumatice ușoare până la moderate. J Neuropsych Clin Neurosci. 2005; 17: 350-6. [PubMed]
102. Couch Jr, Bears C. Cefaleea cronică zilnică în relația dintre sindromul posttraumatic și gradul de leziune a capului. Durere de cap. 2001; 41: 559-64. [PubMed]
103. Barkhoudarian G, Hovda DA, Giza CC. Fiziopatologia moleculară a leziunilor cerebrale contuzive. Clin Sports Med. 2011; 30: 33-48. [PubMed]
104. Saari A, Dennison CR, Zhu Q și colab. Compensarea încărcăturii aderenței influențează cinematica și cinetica spinării colului uterin în timpul simulării capului-primului impact într-un model in vitro. J Biomech Eng. 2013; 135 (11): 111003. [PubMed]
105. Zhou SW, Guo LX, Zhang SQ, Tang CY. Studiu privind leziunile coloanei vertebrale cervicale în impactul lateral al vehiculului. Deschideți Mech Eng J. 2010; 4: 29-35.
106. Yoganandan N, Kumaresan S, Pintar FA. Proprietățile geometrice și mecanice ale ligamentelor cervicale ale coloanei umane. J Biomech Invest. 2000; 122: 623-9. [PubMed]
107. Radanov BP, Sturzenegger M, Distefano G, Schnidrig A, Aljinovic M. Factorii care influențează recuperarea de pe urma durerii de cap după periorare frecventă. BMJ. 1993; 307: 652-5. [Articol gratuit PMC] [PubMed]
108. Martins J, Pratesi R, Bezerra A. Relația anatomică dintre arterele vertebrale și vertebrele cervicale un studiu computerizat de tomografie. Int J Morph. 2003; 21: 123-9.
109. Cacciola F, Phalke U, Goel A. Artera vertebrală în raport cu vertebrele C1-C2 un studiu anatomic. Neurologia India. 2004; 52: 178-84. [PubMed]
110. Mitchell JA. Modificări ale fluxului sanguin al arterei vertebrale după rotația normală a coloanei vertebrale cervicale. J Manip Physiol Ther. 2003; 26: 347-51. [PubMed]
111. Mitchell J. Modificări ale vitezei fluxului sanguin în arterele vertebrale asociate cu rotația coloanei vertebrale cervicale o meta-analiză a dovezilor cu implicații pentru practica profesională. J Manip Man. 2009; 17: 46-57. [Articol gratuit PMC] [PubMed]
112. Haynes M, Hart R, McGeachie J. Arterele vertebrale și rotația gâtului Doppler velocimeter interexaminer fiabilitate. Ultrasound Med Biol. 2000; 26: 57-62. [PubMed]
113. Kuether TA, Nesbit GM, Clark VM, Barnwell SL. R oclazia arterei vertebrale rotaționale un mecanism de insuficiență vertebrobazilară. Neurochirurgie. 1997; 41: 427-32. [PubMed]
114. Yang PJ, Latack JT, Gabrielsen TO, Knake JE, Gebarski SS, Chandler WF. Revoluția ocluziei arterei vertebrale la C1-C2. Am J Neuroradiol. 1985; 6: 96-100. [PubMed]
115. Cape RT, Hogan DB. Insuficiență vertebrală-bazilară. Poate medicul de familie. 1983; 29: 305-8. [Articol gratuit PMC] [PubMed]
116. Go G, în curând-Hyun H, Park IS, Park H. Sindromul vânătorului de arc de compresie a arterelor vertebrale vertebrale rotative. J Coree Neurosurg Soc. 2013; 54: 243-5. [Articol gratuit PMC] [PubMed]
117. Gordin K, Hauser R. Cazul pentru folosirea proloterapiei ca un tratament promițător sau un tratament adjuvant pentru sindromul de supra-manipulare. J Applied Res. 2013; 13: 1-28.
118. Endo K, Ichimaru K, Komagata M, Yamamoto K. Vertij de col uterin și amețeli după leziuni ale coloanei vertebrale. Eur Spine J. 2006; 15: 886-90. [Articol gratuit PMC] [PubMed]
119. Creighton D, Kondratek M, Krauss J, Huijbregts P, Qu H. Analiza cu ultrasunete a arterei vertebrale în timpul manipulării coloanei vertebrale fără tracțiune cervicală. J Manip Man. 2011; 19: 84-90. [Articol gratuit PMC] [PubMed]
120. Inamasu J, Nakatsukasa M. Ocluzia arterei vertebrale rotaționale asociată cu asimilarea occipitoatlantală, subluxația atlantoaxială și impresia bazilară. Clin Neurol Neurosurg. 2013; 115: 1520-3. [PubMed]
121. Kim HA, Yi HA, Lee CY, Lee H. Originea vertijului izolat în sindromul arterei vertebrale rotative. Neuro Sci. 2011; 32: 1203-7. [PubMed]
122. Yacovino DA1, Hain TC. Caracteristicile clinice ale amețeli legate de cervicogen și vertij. Sem Neurol. 2013; 33: 244-55. [PubMed]
123. Limousin CA. Foramen arcuale și sindromul Barré-Liéou. Int Orthop. 1980; 4 (1): 19-23. [PubMed]
124. Pearce J. Barré-Liéou "sindrom". J Neurol Neurosurg Psychol. 2004; 75 (2): 319. [Articol gratuit PMC] [PubMed]
125. Hackett GS, Huang TC, Raferty A. Proloterapia pentru durerea de cap; durere la nivelul capului și gâtului și nevrită. Durere de cap. 1962: 3-11. [PubMed]
126. Tamura T. Simptome craniene după leziuni cervicale. Etiologie și tratament al sindromului Barr -Li ou. J Bone Joint Surg Br. 1989; 71B: 282-7. [PubMed]
127. Qian J, Tian Y, Qiu GX, Hu JH. Analiza radiografică dinamică a instabilității spondilozei cervicale simpatice. Chin Med Sci J. 2009; 24: 46-9. [PubMed]
128. Humphreys BK, Peterson C. Compararea rezultatelor la pacienții cu dureri de gât cu și fără amețeală supuși tratamentului chiropractic, un studiu prospectiv de cohortă cu urmărirea 6 lună. Chiropr Man Ther. 2013; 21 (1): 3. [Articol gratuit PMC] [PubMed]
129. Pintar FA, Yoganandan N, Myers T, Elhagediab A, Sances A., Jr Proprietățile biomecanice ale ligamentelor lombare ale coloanei vertebrale. J Biomech. 1992; 25: 1351-6. [PubMed]
130. Yoganandan N, Pintar D, Maiman J, Cusick JF, Sances A, Jr, Walsh PR. Biomecanica capului-gât uman sub tensiune axială. Med Eng. Phys. 1996; 18: 289-94. [PubMed]
131. Mc Lain R. Mecanoreceptori finalizari ale articulatiilor fatetelor cervicale umane. Iowa Orthop J. 1993; 13: 149-54. [Articol gratuit PMC] [PubMed]
132. Steindler A, Luck J. Diagnosticul diferențial al durerii scăzute în alocarea din spate a sursei de durere prin metoda clorhidratului de procaină. JAMA. 1938; 110: 106-13.
133. Donelson R, Aprill C, Medcalf R, Grant W. Un studiu prospectiv al centralizării durerii lombare și de referință, un predictor al discurilor simptomatice și a competenței anulare. Diagn. 1997; 22: 1115-22. [PubMed]
134. Meleger AL, Krivickas LS. Tulburări musculo-scheletice la nivelul gâtului și ale spatelui. Neurol Clin. 2007; 25: 419-38. [PubMed]
135. Argila P. Observarea directă a modificărilor în tensiune în ligamentele supraspenoase și interspinoase în timpul flexiei și extinderii coloanei vertebrale la om. J Anat. 1954: 550-1.
136. Nachemson A. Presiunea intradiscală lombară. Studii experimentale privind materialul post-mortem. Acta Orthop Scand. 1960; 43S: 1-104. [PubMed]
137. Galante J. Proprietățile de tracțiune ale fibrozei inelului lombar uman. Acta Orthop Scand. 1967; 100S: 1-91. [PubMed]
138. Stokes IA. Deformarea suprafeței pe discurile intervertebrale umane. J Orthop Res. 1987; 5: 348-55. [PubMed]
139. Stokes IA. Umflarea discurilor intervertebrale lombare fără măsurători ale specimenelor anatomice. J Disfonie spinală. 1988; 1: 189-93. [PubMed]
140. Manchikanti L, Malla Y, Cash KA, McManus CD, Pampati V. Injecții epidurale cervicale interplanulare cervicale în tratarea durerii cronice a sindromului postoperator de col uterin, rezultate preliminare ale unui studiu randomizat, dublu-orb, control activ. Medic de durere. 2012; 15: 13-26. [PubMed]
141. Manchikanti L, Singh V, Falco FJE, Cash KA, Fellows B. Rezultatele comparative ale unei urmăriri 2-an de blocuri de ramură mediană cervicală în managementul durerii cronice a gâtului, un studiu randomizat, dublu-orb controlat. Medic de durere. 2010; 13: 437-50. [PubMed]
142. Falco FJE, Manchikanti L, Datta S, și colab. Analiza sistematică a eficacității terapeutice a intervențiilor comune ale feței cervicale și o actualizare. Medic de durere. 2012; 15: E839-68. [PubMed]
143. Benyamin R, Singh V, Parr AT, Conn A, Diwan S, Abdi S. Revizuirea sistematică a eficacității epiduralilor de col uterin în tratamentul durerii cronice a gâtului. Medic de durere. 2009; 12: 137-57. [PubMed]
144. Sherman KJ, Cherkin DC, Hawkes RJ, Miglioretti DL, Deyo RA. Studiu randomizat de masaj terapeutic pentru dureri cronice la nivelul gâtului. Clin J Pain. 2009; 25 (3): 233-8. [Articol gratuit PMC] [PubMed]
145. Matsubara T, Arai Y-CP, Shiro Y și colab. Efectele comparative ale acupresiunii la punctele de acupunctura locala si distala asupra conditiilor de durere si a functiei autonome la femeile cu dureri cronice ale gatului. Dovezi bazate pe alternative Alternative Med. 2011; 2011: 543921. [Articol gratuit PMC] [PubMed]
146. Manchikanti L, Cash KA, Pampati V, Wargo BW, Malla Y. Un studiu clinic randomizat, dublu-orb, controlul activ al injecțiilor epidurale cervicale cervicale cronice în durerea cronică a rezultatelor herniei discului de col uterin a unei urmăriri 2-an. Medic de durere. 2013; 16: 465-78. [PubMed]
147. Peloso PM, Khan M, Gross AR și colab. Intervenții farmacologice, inclusiv injecții medicale pentru dureri de gât, o prezentare generală ca parte a proiectului ICON. Deschideți Orthop J. 2013; 7 (Suppl 4 M8): 473-93. [Articol gratuit PMC] [PubMed]
148. Teasell RW, McClure JA, Walton D, Pretty J, și colab. O sinteză de cercetare a intervențiilor terapeutice pentru tulburarea asociată cu whiplash (WAD): partea 2 - intervenții pentru WAD acută. Pain Res Manage. 2010; 15 (5): 295-304. [Articol gratuit PMC] [PubMed]
149. Teasell RW, McClure JA, Walton D, și colab. O sinteză de cercetare a intervențiilor terapeutice pentru tulburarea asociată cu whiplash (WAD): partea 3 - intervenții pentru WAD subacute. Pain Res Manag. 2010; 15 (5): 305-12. [Articol gratuit PMC] [PubMed]
150. Teasell RW, McClure JA, Walton D, și colab. O sinteză de cercetare a intervențiilor terapeutice pentru tulburarea asociată cu whiplash (WAD): partea 4 - intervenții neinvazive pentru WAD cronică. Pain Res Manag. 2010; 15 (5): 313-22. [Articol gratuit PMC] [PubMed]
151. Teasell RW, McClure JA, Walton D, și colab. O sinteză de cercetare a intervențiilor terapeutice pentru tulburarea asociată cu whiplash (WAD): partea 5 - intervenții chirurgicale și pe bază de injecție pentru WAD cronică. Pain Res Manag. 2010; 15 (5): 323-34. [Articol gratuit PMC] [PubMed]
152. Linetsky FS, Manchikanti L. Terapie regenerativă de injectare pentru durere axială. Tech Reg Anaesh Pain Manag. 2005; 9: 40-9.
153. Hackett G, redactor. Oak Park IL. 5th ed. 1993. Legarea și relaxarea tendoanelor tratate prin proloterapie; pp. 94-6.
154. Goswami A. Proloterapia. J Durere Ingrijire Paliativă Pharmacother. 2012; 26: 376-8. [PubMed]
155. Hauser RA, Maddela HS, Alderman D, și colab. Jurnalul de Proloterapie internațională raport consens medical consiliu medical privind utilizarea prolotherapy pentru dureri musculo-scheletice. J Proloterapie. 2011; 3: 744-6.
156. Kim J. Efectul proloterapiei asupra osteoartritei genunchiului. J coreeană Ac Rehab Med. 2002; 26: 445-8.
157. Rabago D, Slattengren A, Zgierska A. Proloterapia în practica de îngrijire primară. Asistenta medicala primara. 2010; 37: 65-80. [Articol gratuit PMC] [PubMed]
158. Distel LM, cel mai bun TM. Proloterapia este o revizuire clinică a rolului său în tratarea durerii musculo-scheletice cronice. PMR. 2011; 3 (6) Suppl1: S78-81. [PubMed]
159. Hackett G. Proloterapie în bătăi de cap și dureri de spate scăzute. Postgrad Med. 1960: 214-9. [PubMed]
160. Kafetz D. Vătămarea viciului și alte dureri de cap ligamentoase - managementul său cu proloterapie. Durere de cap. 1963; 3: 21-8. [PubMed]
161. Hauser RA, Hauser MA. Proloterapia cu dextroză pentru durerea gâtului nerezolvată, un studiu observator al pacienților cu dureri de gât nerezolvate care au fost tratați cu proloterapie cu dextroză la o clinică de caritate ambulatorie din Illinois rural. Pract Pain Management. 2007; 10: 56-69.
162. Hooper RA, Frizzell JB, Faris P. Seria de cazuri cu privire la durerea gâtului asociată cronicii cervicale tratate cu terapie de injecție intraarticulară prin injecție de regenerare articulară. Medic de durere. 2007; 10: 313-8. [PubMed]
163. Centeno CJ, Elliott J, Elkins WL, Freeman M. Proloterapia cervicală ghidată fluoroscopic pentru instabilitate cu lectură înainte și după radiografie. Medic de durere. 2005; 8 (1): 67-72. [PubMed]
164. Lee J, Lee HG, Jeong CW, Kim CM, Yoon MH. Efectele proloterapiei intraarticulare asupra durerii articulare sacroiliace. Coreeană J Pain. 2009: 229-33.
165. Cusi M, Saunders J, Hungerford B, Wisbey-Roth T, Lucas P, Wilson S. Utilizarea proloterapiei în articulația sacroiliacă. Brit J Sport Med. 2010; 44: 100-4. [PubMed]
166. Naeim F, Froetscher L, Hirschberg GG. Tratamentul sindromului ilicilic cronic prin infiltrarea ligamentului ililo-bulgar. West J Med. 1982; 136: 372-4. [Articol gratuit PMC] [PubMed]
167. Kim J. Efectele proloterapiei asupra durerii articulațiilor genunchi datorate laxității ligamentului. J Coreea Pain Soc. 2004; 17: 47-5.
168. Reeves K, Hassanein KM. Efectele pe termen lung ale proloterapiei cu dextroză pentru laxitatea anterioară a cruciatelor. Alternative Ther. 2003; 9: 58-62. [PubMed]
169. Jo D. Efectele proloterapiei asupra durerii articulațiilor genunchi datorate laxității ligamentului. J Coreea Pain Soc. 2004; 17: 47-50.
170. Kim S. Efectele proloterapiei asupra bolii musculo-scheletice cronice. Coreeană J Pain. 2002; 15: 121-5.
171. Wheaton MT, Jensen N. Leziunea ligamentului - osteoartrită legată de rolul proloterapiei în repararea ligamentelor și prevenirea osteoartritei. J Proloterapie. 2011; 3: 790-812.
172. Refai H, Altahhan O, Elsharkawy R. Eficacitatea proloterapiei cu dextroză pentru hipermobilitatea articulară temporomandibulară a unui studiu clinic prospectiv, randomizat dublu-orb, controlat cu placebo. J Oral Maxillofac Surg. 2011; 69 (12): 2962-70. [PubMed]
173. Hauser R, Phillips HJ. Tratamentul sindromului hipermobilității articulare, inclusiv sindromul Ehlers-Danlos, cu proloterapia Hackett-Hemwall. J Proloterapie. 2011; 3: 612-29.
174. Hackett G. Stabilizarea în comun a unui studiu experimental, histologic, cu comentarii asupra aplicării clinice în proliferarea ligamentului. Am J Surg. 1955; 89: 967-73. [PubMed]
175. Liu Y, Tipton C, Matthes R, Bedford TG, Maynard JA, Walmer HC. Un studiu in situ al influenței unei soluții sclerozante asupra ligamentelor colaterale mediane de iepure și asupra rezistenței joncțiunii. Conectați Tissue Res. 1983; 11: 95-102. [PubMed]
176. Klein R, Dorman T, Johnson C. Injecții proliferante pentru modificări histologice ale durerilor de spate cu ligamente injectate și măsurători obiective ale mobilității coloanei vertebrale lombare înainte și după tratament. J Neuro Ortho Med Surg. 1989; 10: 123-6.
177. Auburn A, Benjamin S, Bechtel R, Matthews S. Creșterea suprafeței secțiunii transversale a ligamentului ilicilar utilizând agenți proloterapici un studiu de caz cu ultrasunete. J Proloterapie. 1999; 1: 156-62.
178. Linetsky FS, Miguel R, Torres F. Tratamentul durerii cervicotoracice și durerilor de cap cervicogen cu terapie de injectare regenerativă. Curr Pain Dureri de cap Rep 2004; 8 (1): 41-8. [PubMed]
179. Alderman D. Proloterapia durerii genunchiului. Pract Pain Management. 2007; 7 (6): 70-9.
180. Hooper RA, Yelland M, Fonstad P, Southern D. Serii de cazuri potențiale de litigenți și non-litigenți cu dureri cronice de coloană tratați cu proloterapie cu dextroză. Int Musculoskelet Med. 2011; 33: 15-20.
181. Hauser RA. Un studiu retrospectiv asupra proloterapiei Hackett-Hemwall de dextroză pentru durerea cronică la umăr la o clinică de caritate ambulatorie din Illinois rural. J Proloterapie. 2009; 4: 205-16.
182. Hauser RA, Hauser MA, proloterapia Holz P. Hackett-Hemwall dextroză pentru durerea cotului nerezolvată. Pract Pain Management. 2009: 14-26.
183. Hauser RA. Proloterapia cu dextroză pentru durerile de spate nerezolvate, un studiu retrospectiv al seriei de cazuri. J Proloterapie. 2009; 3: 145-55.
184. Hauser RA. Un studiu retrospectiv privind proloterapia Hackett-Hemwall cu dextroză pentru durerea cronică de șold la o clinică de caritate ambulatorie din Illinois din mediul rural. J Proloterapie. 2009; (2): 76-88.
185. Hauser RA. Un studiu retrospectiv privind proloterapia cu dextroză pentru durerea de genunchi nerezolvată la o clinică de caritate ambulatorie din Illinois din mediul rural. J Proloterapie. 2009; (1): 11-21.
186. Hauser R, Woldin B. Tratarea articulațiilor osteoartrite folosind proloterapia cu dextroză și terapia cu injecție directă a măduvei osoase. Arthritis J. 2014 deschis; 7: 1-9.

Subiecte suplimentare: Durerea gâtului
Durerea de gât este o plângere comună care poate rezulta din cauza unei varietăți de leziuni și / sau condiții. Potrivit statisticilor, rănile provocate de accidente de automobile și rănile cauzate de lovituri de cap sunt unele dintre cele mai frecvente cauze ale durerii la nivelul gâtului în rândul populației generale. În timpul unui accident auto, impactul brusc al incidentului poate provoca șocul capului și gâtului brusc înainte și înapoi în orice direcție, dăunând structurilor complexe din jurul coloanei vertebrale cervicale. Trauma tendoanelor și ligamentelor, precum și cea a altor țesuturi din gât, poate provoca dureri de gât și simptome radiante în întregul corp uman.

TEMA IMPORTANT: EXTRA EXTRA: Un sanatos tine!
Postează Renunțare
Domeniul profesional de practică *
Informațiile din „Durerea cronică a gâtului Înțelegerea instabilității cervicale„ nu are scopul de a înlocui o relație individuală cu un profesionist calificat în domeniul sănătății sau cu un medic autorizat și nu este un sfat medical. Vă încurajăm să luați decizii de îngrijire a sănătății pe baza cercetărilor și a parteneriatului dvs. cu un profesionist calificat.
Informații pe blog și discuții despre domeniul de aplicare
Domeniul nostru de informare se limitează la chiropractice, musculo-scheletice, acupunctura, medicamente fizice, wellness, contribuind etiologic tulburări viscerosomatice în cadrul prezentărilor clinice, dinamica clinică a reflexelor somatoviscerale asociate, complexele de subluxație, problemele sensibile de sănătate și/sau articolele, subiectele și discuțiile de medicină funcțională.
Oferim și prezentăm colaborare clinică cu specialiști din diverse discipline. Fiecare specialist este guvernat de domeniul său profesional de practică și de jurisdicția sa de licență. Folosim protocoale funcționale de sănătate și bunăstare pentru a trata și sprijini îngrijirea leziunilor sau tulburărilor sistemului musculo-scheletic.
Videoclipurile, postările, subiectele, subiectele și perspectivele noastre acoperă chestiuni clinice, probleme și subiecte care se referă la și susțin direct sau indirect domeniul nostru de practică clinică.*
Biroul nostru a încercat în mod rezonabil să ofere citate de susținere și a identificat studiile de cercetare relevante care susțin postările noastre. Oferim copii ale studiilor de cercetare justificative la dispoziția consiliilor de reglementare și a publicului, la cerere.
Înțelegem că acoperim aspecte care necesită o explicație suplimentară a modului în care acesta poate ajuta într-un anumit plan de îngrijire sau protocol de tratament; prin urmare, pentru a discuta în continuare subiectul de mai sus, vă rugăm să nu ezitați să întrebați Dr. Alex Jimenez, DC, Sau contactați-ne la 915-850-0900.
Suntem aici pentru a vă ajuta pe dumneavoastră și familia dumneavoastră.
Binecuvântările
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licențiat ca doctor în chiropractică (DC) în Texas & New Mexico*
Licență Texas DC # TX5807, New Mexico DC Licență # NM-DC2182
Licențiat ca asistent medical înregistrat (RN*) în Florida
Licență Florida Licență RN # RN9617241 (Control nr. 3558029)
Stare compactă: Licență pentru mai multe state: Autorizat să practice în 40 State*
Matriculat în prezent: ICHS: MSN* FNP (Programul de asistent medical de familie)
Dr. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Cartea mea de vizită digitală



 Din nou Vă bun venit¸
Din nou Vă bun venit¸
